Розацеа
Розацеа
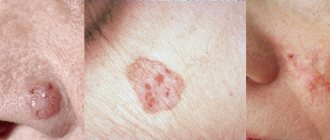
— стойкое поражение сосудов кожи лица. Проявляется покраснением кожи щек, носа, лба и подбородка, высыпаниями ярко-розового цвета, сосудистыми звездочками, гнойничками. На поздних стадиях возможно развитие необратимого утолщения и инфильтрации кожи носа, лба, мочек ушей, век, подбородка. Приводит к ухудшению внешнего вида кожи, иногда выраженным косметическим дефектам, изменению внешности, психо-эмоциональным проблемам. При поражении глаз развивается кератит и изъязвление роговицы.
Ранее развитие розацеа предписывали наличию демодекоза, но эти два заболевания различны по своей этиологии, хотя каждое из них осложняет течение другого. В патогенезе развития розацеа лежит повышенная чувствительность сосудов кожи. Если имеется генетическая предрасположенность или же сосуды хрупкие и ломкие, то в ответ на такие раздражители как резкие перепады температуры, сухой и горячий воздух, сосуды расширяются, чего у основной массы людей не наблюдается.
Заболеваемость розацеа у людей с гастритом в анамнезе гораздо выше, чем у которых Helicobacter pylori — бактерия, вызывающая гастрит, не обнаружена. Розацеа лекарственной природы наблюдается при длительном применении кортикостероидных мазей, кожные артерии истончаются, становятся более ломкими и чувствительными к незначительным перепадам температур.
Клинические проявления
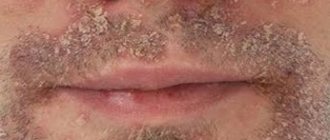
Локализация: имеет характерное расположение высыпаний, это периоральная зона, носогубные складки, кожа подбородка и щек. Характерна симметричность зон поражения.
Характерный признак: полоса здоровой кожи вокруг губ размером 2-4 мм (характерна в большинстве случаев, однако случай, представленный на фото редкое исключение).
Высыпания: на эритематозном (красном) фоне располагаются розовато-красные папулы, папуло-везикулы и папуло-пустулы размером 1-2 мм. Разрешаются высыпания появлением корок на месте папул. Кожа сухая, отечная.
Субъективные ощущения: характерно чувство стянутости кожи, зуда и жжения.
Вспышки эритемы при температурных перепадах, приеме алкоголя, острой и горячей пищи. Данные проявления характерны и для розацеа, что и усложняет диагностику периорального дерматита.
На месте высыпаний, после их разрешения возможно развитие пигментации.
Профилактика розацеа
Поскольку розацеа — это хроническое заболевание, то после устранения излишней капиллярной сетки, через некоторое время она появится вновь. Поэтому профилактика розацеа заключается в периодическом посещении кабинета косметолога для устранения вновь появившихся гипертрофированных сосудов. Но, если между процедурами избегать перегревания и переохлаждения кожи, как можно реже бывать под открытым солнцем, скорректировать режим питания и пользоваться косметикой, которая содержит экстракт конского каштана и другие вещества, укрепляющие сосудистую стенку, то повторять процедуры потребуется не чаще, чем раз в 2-3 года.
Периоральный дерматит
Периоральный дерматит
— хроническое воспалительное поражение кожи вокруг рта в виде отдельных или группирующихся красных папул, расположенных на фоне обычной или покрасневшей кожи.
Наиболее часто периоральный дерматит отмечается у женщин в возрасте от 20 до 40 лет. Последнее время наблюдается рост заболеваемости этим видом дерматита среди детей.
Причины возникновения
Достоверно причины развития периорального дерматита не известны, однако выявлены триггреные факторы, т.е. провоцирующие:
- Ухудшение, ослабление иммунитета;
- Смена климата;
- Воздействие ультрафиолетовых лучей;
- Применение кортикостероидов;
- Фторированная зубная паста;
- Генетическая предрасположенность;
- Применение некачественной косметики на фоне склонности к аллергическим реакциям на косметику;
- Эмоциональный стресс.
Наиболее достоверным представляется развитие периорального дерматита в связи с длительным местным применением кортикостероидных мазей на фоне прочих провоцирующих факторов. Происходит снижение местного иммунитета, что дает толчок к развитию воспалительного процесса.
Факторы риска в развитии розацеа
Заболеваемость розацеа примерно одинакова у представителей обоих полов, но женщины в период менопаузы боле подвержены розацеа, так как изменяется гормональный фон и свойства сосудов. Блондинки и рыжеволосые с тонкой чувствительной кожей, склонной к покраснениям входят в группу риска по розацеа. Аллергический и контактный дерматиты могут спровоцировать розацеа, так как сосуды часто расширены и в дальнейшем их возврат в прежнее состояние уже невозможен.
Генетически жители северных народов более предрасположены к розацеа, проживания в условиях резкоконтинентального климата и в северных странах тоже повышает риск возникновения розацеа.
Заболевания и нарушения эндокринной системы, заболевания желудочно-кишечного тракта и нарушения иммунной системы, особенно сочетаясь друг с другом, приводят к розацеа. Патогенез розацеа не до конца изучен, но большинство дерматологов сходятся во мнении, что нахождение в горячих или холодных помещениях, ветер, употребление чрезмерно горящей пищи, алкоголя и пряностей провоцируют розацеа.
Принципы терапии
Для выраженного терапевтического эффекта необходим комплексный подход при коррекции периорального дерматита.
Важно понимать, что длительность терапии достаточно продолжительная и занимает от 6 до 8 недель.
1 ЭТАП – строгое соблюдение данных рекомендаций
- Применение зубных паст без фтора.
- Если был назначен курс наружных кортикостероидов (гормональных мазей) – завершить применение.
- Исключить применение декоративной косметики, особенно в зоне высыпаний.
- Очищение кожи только специализированными гипоаллергенными средствами. Например, Молочко очищающее для деликатной кожи DermaQuest — разработано для ежедневного очищения сухой, раздраженной, чувствительной и обезвоженной кожи.
Заживляет сухую и чувствительную кожу лица, придает коже ощущение комфорта, чистоты, и бархатистость.
- Соблюдение особого, диетического комплекса исключающего прием горячей, острой пищи и алкоголя.
2 ЭТАП – дерматологическое лечение
Назначается врачом-дерматологом после постановки диагноза и включает индивидуальное назначение антигистаминных, мочегонных, седативных препаратов, иногда – антибиотикотерапия.
СПИСОК ЛИТЕРАТУРЫ
Акбулатова Л.Х. Патогенная роль клеща Demodex и клинические формы демодикоза у человека. // Вестник дерматологии, 1996, 2, с.57-61.
Акилов, О.Е., Власова И.А., Казанцева С.В., Особенности иммунного ответа у больных дерматозами, осложненными тяжелой инвазией антропофильных клещей рода //Иммунология. 2002. — №1. С.43-47
Амбарцум, A.M. Лечим демодекоз / A.M. Амбарцум // Новая аптека. 2007. -№7. — С.32-35
Беридзе, Л.Р. Изменение иммунных показателей при первичном и вторичном демодекозе кожи // Georg. Med. News. 2004. — №6 — С.43-45
Бобров В.М. Розовые угри носа, осложненные демодекозом. Вестник дерматологии и венерологии 1994; 4: 43—44
Бутов, Ю.С., Акилов О.Е.Клинические особенности и вопросы классификации демодикоза кожи // Рос. журн. кожных и венерических болезней. 2003. — №2. — С.53-58
Вартапетов А.Я. Фолликулярный демодекс в патологии кожи. // Тезисный доклад на научно-практической конференции, Московский НИИ косметологии МЗ РСФСР. М.,1972, с.38-39
Васильева М.С., Ланге А.Б. Популяции клещей-железниц при периоральном дерматите и розацеа. М: 2006; 135
Васильева М.С., Шиф Л.В., Вардоянц С.А., Канбарова Л.И. О некоторых клинических проявлениях демодикоза: Новые косметические препараты и лечение заболеваний и косметических недостатков. Сб. науч. трудов больницы им. Я.М.Свердлова. Л 1970; 45-48
Верхогляд И.В. Современная антипаразитарная терапия демодекоза // Клинич. дерматология и венерология. 2006. — №4. — С.89-90
Вострокнутова Т.М. , Мокроносова М.А., Клещи-железницы и проблемная кожа лица // Лечащий врач. -2007. №9. — С. 10-12
Жслтикова, Т.М. Демодекоз диагноз или симптом? // Медицинский вестник. — 2006. — №38. — С. 16
Клинические рекомендации, Дерматовенерология /под редакцией А.А.Кубановой// М.: ДЭКС-Пресс, 2010.-206-209, 230-233
Коган Б.Г., Горголь В.Т. Специфичность клещей Demodex folliculorum и Demodex brevis — возбудителей демодикоза человека. // Украинский журнал дерматологии, венерологии, косметологии, 2001, 21, с.37-41.
Коган, Б.Г., Горголь В.Т.Диагностика демодикоза // Дерматология. Косметология. Сексопатология,- 2008. №1-2 (11).- С. 286-287
Кошевенко, Ю.Н. Демодикоз псевдопроблема дерматокосметологии // Рос. журн. кожных и венерических болезней. — 2004. — №4. — С. 6469
Лошакова, В.И. Демодекоз актуальная проблема современной дерматокосметологии // Вестн. последиплом. мед. образования. — 2001. -№1. — С. 79-80
Петросян Э.А., Петросян В.А. Лечение розовых угрей, осложненных демодикозом, кровью, экстракорпорально модифицированной гипохлоритом натрия. Вестн дерматол 1996;2:42-44.
Полунин Г.С., Каспарова Е.А., Полунина Е.Г.: Клиническая эффективность блефарогелей в профилактике и лечении блефаритов. Новое в офтальмологии №1, 2004, стр. 44-47
Akilov O.E., Mumcuoglu K.Y. Immune response in demodicosis. //J Eur Acad Dermatol Venereol., 2004, v.18, N4, p.440-444
Aylesworth R., Vance J. C. Demodex foliculorum and Demodex brevis in cutaneous biopsies. //J.American Academy of Dermatology, 1982, v. 7, n. 5, p. 583-589
Ayres J, Ayres S (1961) Demodecidosis in the human. Arch Dermatol 83:816–27
Bassiouni S.O, Ahmed J.A., Younis A.L., Ismail M.A., Saadawi A.N., Bassiouni S.O. A study on Demodex folliculorum mite density and immune response in patients facial dermatoses. // J. Egypt Soc. Parasitol., 2005, v.35, N3, p.899-910
Forton F., Cermaux M.A.,Brasser T. Et al. Demadecosis and rosacea : epidermiology and significance in daily dermatologie practice. J Am Acad Dermatol 2005; 1:74-87
Forton F., Seys B. Density of Demodex follicolorum in rosacea:a case-control study using standardized skin-surface biopsy. // British J. of Dermotology, 1993, v.128, p.650-659
Kligman A.M., Christensen M.S. Demodex folliculorum: Requirements for Understanding Its Role in Human Skin Disease. Journal of Investigative Dermatology. 2011; 131: 8–10
Kogan B.G., Stepanenko V.I., Gorgol V.T., Pavlyshin A.V. Role of Demodex mites and Helicobacter infection in etiopathogenesis of rosacea,demodicoses, perioral dermatitis and acne disease. Eur Acad Dermatol Venerol 2003; 15(3): 165.
Lacey N, Kavanagh K, Tseng SC. Under the lash: Demodex mites in human diseases. Biochem (Lond). 2009; 31(4): 2-6
Nutting W.B. Pathogenesis associated with hair follicle mites (Acari:Demodicidae) // Acarologia, 1975, V.17, p.493-507
Rodriguez A.E., Ferer C., Alio J.L. Chronic blepharitis and Demodex. //Arch. Soc. Esp. Oftalmol, 2005, v; 80, N11, p. 635-42
Rufli T., Mumcuogly Y. Tile hair follicle mites Demodex folliculorum and Demodex brevis: biology and medical importance // Dermatolog., 1981, p.162
Что можно есть?
Есть мнение, что ограничения в пище и радикальное урезание рациона способны вылечить дерматит. На самом же деле исключение всех потенциально опасных продуктов может быть не только неэффективным, но и опасным для здоровья. Диета с низким содержанием аллергенных продуктов действительно улучшает состояние кожи, но врачи крайне осторожно относятся к разработке правильного рациона для каждого пациента. Кроме того, есть научные данные, что на частоту обострений и тяжесть дерматита влияют не только продукты питания, но и другие факторы, напрямую или косвенно связанные с лечебной диетой. Поэтому врачи, разрабатывая диеты, предлагают следующий подход к терапии болезни:
- Поддержание нормальной массы тела. Среди взрослых людей с избыточным весом или ожирением риск заболевания выше на 29 % и 56 % соответственно, по сравнению со взрослыми с нормальным весом.[2]
- Пребиотики, пробиотики и синбиотики. Исследования показали, что использование синбиотиков (комбинации пребиотиков и пробиотиков) также позитивно влияет на состояние кожи.[3]
- Жирные кислоты и добавки витамина D. Есть данные, что прием витамина D и Омега-кислот улучшает состояние кожи у людей с экземой. Это связывают с тем, что данные вещества обладают противовоспалительной активностью.
Поэтому, если говорить о правильном рационе питания при дерматите, нужно понимать, что диета – это только часть лечения. Важно не зацикливаться на том, что можно или нельзя употреблять в пищу, а сконцентрироваться на принципах здорового образа жизни. Диетическое питание при дерматите имеет свои особенности, поэтому пациентам придется подстроить под них свою жизнь. К основным принципам можно отнести:
- питание 5-6 раз в день небольшими порциями;
- исключение аллергенных продуктов, таких как орехи, цитрусовые, шоколад, экзотические фрукты и еду с красителями и вредными пищевыми добавками, красные овощи и фрукты;
- варку, тушение, запекание или готовку продуктов на пару;
- уменьшение потребления соли, отказ от сладостей, специй, острых и жирных блюд;
- увеличение объема потребляемой жидкости до 2-2,5 л;
- суточную калорийность пищи на уровне 2500-2800 ккал.
Разрешенные продукты
При соблюдении диеты при дерматите продукты лучше запекать, варить и тушить с минимумом масла. Чтобы контролировать рацион, рекомендуем завести пищевой дневник, в который вы будете записывать все, что съели в течение дня. Пациенты с дерматитом могут свободно употреблять в пищу:
- отварное или приготовленное на пару говяжье мясо, отварное;
- крупяные, вегетарианские или приготовленные на вторичном говяжьем бульонные супы;
- подсолнечное и оливковое масло.
- отварной картофель;
- гречневую, рисовую и геркулесовую крупы;
- натуральные йогурты без добавок;
- кисломолочные продукты – творог, ряженку, простоквашу;
- печеные яблоки;
- компоты из сухофруктов (кроме изюма);
- цельнозерновой хлеб и хлебцы.[1]
Запрещенные продукты
В первую очередь, необходимо полностью исключить из рациона жареные блюда, копчености, всё острое и соленое, а также мясные и рыбные полуфабрикаты.
Для успешного лечения дерматита пациенты должны вычеркнуть из своего ежедневного рациона:
- кофе и сладкие газированные напитки;
- алкогольные напитки;
- специи и соусы (уксус, горчицу, кетчуп, майонез);
- хрен, редьку и редис;
- острый и сладкий перец, томаты, баклажаны;
- молоко;
- яйца;
- шоколад и шоколадные кондитерские изделия;
- сдобу, дрожжи;
- мед;
- рыбу и морепродукты;
- птицу и блюда из гуся, утки, курицы;
- орехи;
- цитрусовые фрукты;
- ягоды и фрукты красного или оранжевого цветов.[1]