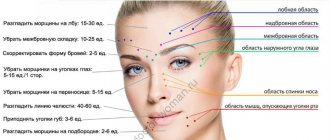
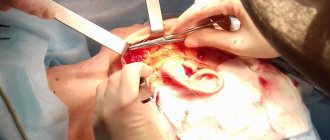
После удаления фиброаденомы можно облегченно вздохнуть и жить без страха, рак молочной железы не обнаружен. Фиброаденома доброкачественна, но до её удаления даже самые современные диагностические методы не могут достоверно гарантировать отсутствие рака.
- Что такое фиброаденома?
- Лечение фиброаденомы
- Уход за швами после удаления фиброаденомы
Информация о лимфатической системе
Рисунок 1. Нормальный отток лимфы
Лимфатическая система выполняет 2 функции:
- помогает бороться с инфекциями;
- способствует оттоку жидкости от разных участков тела.
Ваша лимфатическая система состоит из лимфоузлов, лимфатических сосудов и лимфатической жидкости (см. рисунок 1).
- Лимфатические узлы — это небольшие железы в форме фасоли, расположенные вдоль лимфатических сосудов. Ваши лимфатические узлы фильтруют лимфатическую жидкость, задерживая бактерии, вирусы, раковые клетки и продукты обмена веществ.
- Лимфатические сосуды — это крохотные трубочки, похожие на кровеносные сосуды, по которым жидкость течет к лимфоузлам и от них.
- Лимфатическая жидкость — это прозрачная жидкость, которая перемещается по лимфатической системе. Она переносит клетки, которые помогают бороться с инфекциями и другими болезнями.
Подмышечные лимфоузлы — это группа лимфоузлов в подмышечной области (подмышке), которые отводят лимфатическую жидкость от молочной железы и руки. Количество подмышечных лимфоузлов у всех разное. Удаление подмышечных лимфоузлов — это операция по удалению группы таких узлов.
Вернуться к началу
Введение
Понятие “качество жизни” онкологических больных в значительной степени изменило технику хирургических операций у больных раком молочной железы. Вероятность получения негативного, с косметической точки зрения результата, после выполненной органосохраняющей операции, до внедрения в онкологию понятия качество жизни, была столь же часто встречаема, как и выполнение мастэктомии. Поэтому поиски наиболее оптимального решения, которое сочетало бы онкологические принципы и понимание целостности органа, привели к развитию онкопластической хирургии, позволяющей без пренебрежения основными принципами онкологии выполнить не только щадящее лечение, но и сохранить орган (молочную железу) в том первозданном виде, который был до выполнения операции. Существует два основополагающих принципов, важных для получения хорошего, во всех смыслах слова, результата: 1) выбор правильной методики резекции опухоли; 2) коррекция контралатеральной молочной железы. Все это требует тщательного планирования операции, с учетом наиболее косметичного расположения рубцов и удобства проведения диссекции. Однако, даже, несмотря на выбор наиболее подходящего в том или ином случае способа хирургического лечения, эстетический результат операции зависит от множества различных факторов, таких, как местоположение и размер дефекта, а также размер исходной молочной железы. Кроме того, существует общепринятое мнение, что наилучшее закрытие хирургического дефекта возможно сразу же после резекции опухоли. Это обусловлено тем, что коррекция уже заживших мягкотканых дефектов, особенно после проведения лучевой терапии, представляет собой более сложную задачу.
На сегодняшний день одной из самых распространенных хирургических операций у больных раком молочной железы остаются органосохраняющие, в различных ее модификациях: квадрантэктомия, лампэктомия. Большим прогрессом явилось внедрение в хирургическую практику органосохраняющих операций основанных на простом возмещение объема. Все эти методики основаны на выдвижении, ротации или переносе участка ткани молочной железы для заполнения созданного дефекта. Простой вариант этих способов закрытия дефекта предполагает мобилизацию ткани МЖ по периферии зоны резекции.
Однако при всем уважении и революционному подходу к данному виду хирургических операций, которые были внедрены в прошлом веке, в 21 веке к органосохраняющей операции предъявляется значительно больше требований, чем раньше. Сохранение органа в наше время является не единственной задачей. Современные требования к органосохраняющей операции заключаются еще и в получении оптимального косметического результата. А такие результаты достигаются путем внедрения пластического компонента к стандартной органосохраняющей операции.
Анализ особенностей локализации опухоли, объема молочной железы, размеров опухоли, соотношения этих данных, свежий взгляд на проблему – позволят принять правильное решение в планировании органосохраняющей операции. Однако, зачастую не только грамотный анализ приводит к оптимальному конечному результату, сколько знание различных техник работы с тканями молочной железы.
Сложной проблемой с точки зрения получения хорошего косметического результата является локализация опухоли в верхне-внутреннем квадранте. Причина этого связана с недостатком тканей в этом квадранте, близостью неподвижных анатомических структур, слабым наполнением верхнего полюса. Желание решить данную проблему заставило нас сделать обзор методик реконструкции молочных желез местными лоскутами. В общем, все методики подразумевают ротацию или перемещение в зону дефекта лоскута, состоящего из кожи и жировой клетчатки боковой поверхности грудной стенки. Однако большинство местных лоскутов не являются лоскутами с осевым кровотоком, кровоснабжение дистальной их части трудно предсказуемо. Поэтому, найденная нами в литературе методика с перемещением лоскута “без названия” (“no name flap”) имеющего осевой кровоток является операцией выбора при локализации опухоли в верхне-внутреннем квадранте.
О лимфедеме
Иногда, в результате удаления лимфоузлов, лимфатической системе становится сложно справляться с выведением жидкости. В этом случае лимфатическая жидкость может накапливаться там, где были удалены лимфоузлы. Эта лишняя жидкость вызывает образование отека, который называется лимфедема.
Лимфедема может развиваться в руке, кисти, молочной железе или туловище со стороны, подвергнутой лечению (сторона, где были удалены лимфоузлы).
Признаки лимфедемы
Лимфедема может развиться внезапно или постепенно. Это может произойти спустя месяцы или годы после операции.
Следите за появлением следующих симптомов лимфедемы в руке, кисти, молочной железе и туловище со стороны, подвергнутой лечению:
- Чувство тяжести, боли или ломоты
- Ощущение стянутости кожи
- Снижение гибкости
- отека;
- Изменения на коже, такие как стянутость или вдавления (когда на коже остается след от надавливания)
Если у вас появился отек, вы можете заметить следующее:
- вены на кисти затронутой лечением руки менее заметны, чем на кисти другой руки;
- кольца на пальце(-ах) затронутой лечением руки сидят туже или не надеваются;
- рукав рубашки со стороны, подвергнутой лечению, сидит плотнее, чем обычно.
Если у вас есть какие-либо признаки лимфедемы или возникли сомнения, позвоните вашему медицинскому сотруднику.
Вернуться к началу
Уход за швами после удаления фиброаденомы
Ведущая жалоба после операции — боль в груди на месте вмешательства, которая постепенно сойдёт на нет, но в первые сутки женщине потребуется обезболивание.
По завершении операции на железу накладывается повязка — марлевая наклейка. Перевязка, как правило, проводится ежедневно до полного зарастания раны и снятия швов. Швы снимут через неделю-полторы амбулаторно.
До полного снятия швов на грудь рана обрабатывается антисептическим раствором, нет необходимости в мазях и присыпках.
Швы снимут только при исключении расхождения краев раны, поэтому срок их удаления индивидуален — от 7 до 10 дней. После снятия шва повязка не нужна. Отрывать струп с раны нельзя, душ поможет отхождению корочек.
Через месяц после операции необходим осмотр врача и УЗИ молочной железы, следующее посещение маммолога — через полгода.
Для быстрейшего заживления послеоперационной раны и улучшения самочувствия рекомендвованы программы реабилитации с использованием физических факторов и современных аппаратов, специальных лекарственных средств. Пациентам проводится коррекция гормонального статуса для профилактики рецидива и других патологических состояний молочной железы.
Запись на консультацию круглосуточно
+7+7+78
Список литературы:
- Высоцкая И.В, Летягин В.П., Черенков В.Г. и соавт/ Клинические рекомендации Российского общества онкомаммологов по профилактике рака молочной железы, дифференциальной диагностике, лечению предопухолевых и доброкачественных заболеваний молочных желез// Опухоли женской репродуктивной системы, 2016, 3, Т.12
- Lakhani S.R., Ellis I.O., Schnitt S.J., et al. /WHO classification of tumours of the breast. IARC//World health organization classification of tumours; Lyon, France: WHO Press; 2012.
- Berg V.A., Blum D.D., Kormak D.B., et al./ Combined screening of ultrasound and mammography compared with only mammography of women with an increased risk of breast cancer// 2013 August, 14; 299 (18).
- McCavert M., Odonnel M.E., Aruri S., et al./ Ultrasound is a useful addition to mammography in the evaluation of breast tumors in all patients// International Journal of Clinical Practice; 2009 November; 63 (11).
- Hung V.K., Chan S.V.V, Suen D.T.K., et al. /Referral to the clinic for specialists mammologists// Surgical Journal; 2014, May; 70 (3).
Снижение риска развития лимфедемы
Важно предотвращать развитие инфекции и отечность, чтобы снизить риск возникновения лимфедемы.
Предотвращение развития инфекции
Лимфедема может возникнуть у вас с большей вероятностью, если в затронутой лечением руке появится инфекция. Это происходит из-за того, что для борьбы с инфекцией ваш организм будет вырабатывать дополнительные белые кровяные тельца и лимфатическую жидкость, и эта жидкость не будет выводиться должным образом.
Соблюдайте эти рекомендации, чтобы снизить риск развития инфекции.
- Берегитесь солнечных ожогов. Пользуйтесь солнцезащитным средством с фактором SPF не менее 30. Наносите его как можно чаще.
- Пользуйтесь средством от насекомых для предотвращения их укусов.
- Ежедневно используйте лосьон или крем, чтобы защитить кожу затронутой лечением руки и кисти.
- Не обрезайте кутикулу на затронутой лечением руке. Вместо этого аккуратно отодвиньте ее специальной палочкой для кутикулы.
- Надевайте защитные перчатки, когда выполняете работы во дворе или в саду, моете посуду или используете сильнодействующие моющие средства или проволочные мочалки.
- Надевайте наперсток во время шитья.
- Будьте осторожны, брея зону подмышки на затронутой лечением руке. Возможно, лучше использовать электрическую бритву. В случае пореза во время бритья обработайте его, следуя приведенным ниже инструкциям.
Если вы заметили какие-либо признаки инфекции (такие как покраснение, отек, более теплая, чем обычно, в этом месте кожа или болезненность), позвоните своему медицинскому сотруднику.
Уход за порезами и царапинами
- Промойте участок водой с мылом.
- Нанесите мазь с антибиотиком, например Bacitracin® или Neosporin®.
- Наложите повязку, например Band-Aid®.
Уход за ожогами
- Приложите к пораженному участку холодный компресс или поместите его под прохладную водопроводную воду примерно на 10 минут.
- Промойте участок водой с мылом.
- Наложите повязку, например Band-Aid.
- Профилактика отеков
Сразу после операции
Небольшой отек после операции — это нормальное явление. Этот отек может сохраняться до 6 недель, но он носит временный характер и постепенно исчезнет. После операции у вас также могут быть болевые и другие ощущения, например покалывания и пощипывания. Следуйте этим рекомендациям, чтобы снять отек после операции.
- Выполняйте упражнения 5 раз в день. Если ваш медицинский сотрудник рекомендует вам делать это реже или чаще, следуйте его рекомендациям.
- Продолжайте тренироваться до тех пор, пока не восстановится нормальная амплитуда движений плеча и руки. На это может потребоваться 4–6 недель после операции. Если вы чувствуете натяжение в грудной клетке или под рукой, возможно, будет полезно выполнять упражнения на растяжку еще дольше.
- Если через 4–6 недель нормальная амплитуда движений не восстановится, позвоните своему медицинскому сотруднику.
Долгосрочная перспектива
Выполнение следующих действий может помочь снизить риск развития лимфедемы.
- Попросите своих медицинских сотрудников брать кровь на анализ, делать инъекции (уколы), вводить внутривенные (в/в) капельницы и измерять артериальное давление на незатронутой лечением руке. В некоторых ситуациях, если кровь нельзя взять из незатронутой лечением руки, можно использовать для этого затронутую лечением руку. Медицинский сотрудник может рассказать вам о них.
- Если нельзя сделать инъекцию в незатронутую лечением руку, ягодичную мышцу, бедро или брюшную полость (живот), можно сделать инъекцию в затронутую лечением руку.
- Если артериальное давление невозможно измерить на незатронутой лечением руке, можно использовать для этого затронутую лечением руку.
- Если лимфатические узлы были удалены с обеих сторон, поговорите со своим медицинским сотрудником о том, какую руку использовать безопаснее всего.
- Возобновляя физические упражнения и повседневные дела, делайте это медленно и постепенно. Если вы чувствуете дискомфорт, остановитесь и сделайте перерыв. Упражнения не должны причинять боль.
Вернуться к началу
Когда следует обращаться к своему медицинскому сотруднику?
Позвоните своему медицинскому сотруднику, если у вас появились следующие симптомы:
- любой участок руки, кисти, молочной железы или туловища со стороны, подвергнутой лечению, стал: горячим на ощупь;
- красным;
- более болезненным;
- более отекшим
Вернуться к началу