| Прием дерматолога в клинике. Вызов дерматолога на дом. | Прием ведется строго по записи, запись на прием по тел.: +7 | Цены на услуги | Отзывы о клинике |
Кожа является самым большим органом человека и самым чувствительным к изменениям в организме. При сбоях в работе внутренних органов или при неблагоприятном воздействии на организм кожа реагирует высыпаниями. Относиться к такому симптому надо серьезно. Следует, не откладывая посетить врача.
Важно узнать, имеет ли сыпь инфекционную или аллергическую природу. То и другое требует своевременного лечения, а иногда и изоляции больного, если болезнь заразна. Наша клиника предлагает услуги опытных специалистов, а также достаточную базу для современных, точных лабораторных и диагностических исследований.
Запись на прием к дерматологу по телефону или заполнив форму online
| Выбрать клинику | Демодекоз | Сыпь на плечах | Вызов дерматолога на дом |
Ответы на часто задаваемые вопросы по теме кожная сыпь:
- К какому врачу необходимо обратиться при кожной сыпи?
- Заразна ли кожная сыпь?
- Какая диета необходима при кожной сыпи?
- Какая необходима диагностика при кожной сыпи?
- Чем опасна кожная сыпь?
- Почему необходимо сдавать анализы при кожной сыпи?
- О каких заболеваниях говорит кожная сыпь?
- Какое обследование необходимо при кожной сыпи?
- Какая кожная сыпь является опасной?
- Как отличить аллергическую сыпь от инфекционной
- Как избавиться от сыпи на коже?
- Как избавиться от зуда при кожной сыпи?
- Какие органы поражаются при кожной сыпи?
- Как подготовиться к приему дерматолога?
- Как провериться на кожные заболевания?
- Какие болезни лечит дерматолог?
- Какие анализы необходимо сдать у дерматолога?
- Какую диагностику может провести дерматолог в клинике?
- Куда обратиться с кожным заболеванием?
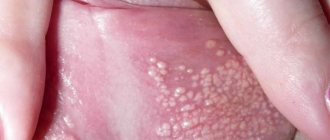
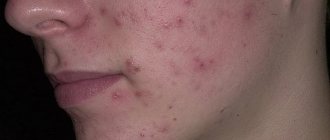
Симптомы акне в папуло-пустулезной форме
Вульгарное акне в папуло-пустулезной форме проявляется в виде папул и пустул. Эти угревые элементы имеют свои отличия18,97:
- Папулы. Небольшие воспалительные узелки конической или полушаровидной формы. Их диаметр составляет 2-4 мм. Они имеют синюшно-красный цвет, эластическую консистенцию. Полный цикл их развития составляет около 10-12 дней. После их разрешения могут оставаться поствоспалительные пятна.
- Пустулы. Воспалительные узелки, внутри которых образуется полость, наполненная гноем. Они так же, как и папулы, имеют красно-синий окрас. Со временем гнойное содержимое подсыхает, на поверхности образуется корочка. После ее удаления (намеренного или самопроизвольного) на коже остается след – поствоспалительная гиперпигментация.
Пустулы могут образоваться сами по себе или трансформироваться из папул.
Что такое пустула?
Пустула – это первичный воспалительный элемент сыпи, который являет собой гнойный процесс в дерме или эпидермисе. Внутри пустулы находится гной, который может быть серым и белым. Ели гной имеет зеленоватый или же желтый оттенок, то пустула стал последствием инфекции. Размером бывают от одного до 10 миллиметров. Обычно вокруг гнойной головки можно наблюдать болезненное покраснение. По своей природе бывают фолликулярные и нефолликулярные. Фолликулярные пустулы образуются в волосяной фолликуле, что и определяет их название. Нефолликулярные — развиваются вне волосяной фолликулы. Также различаются гнойнички по форме: конусообразной, плоской, шарообразной. Иногда при нажатии на пустулу она может сопровождаться болезненной реакцией.
Почему появляются папуло-пустулезные угри?
На то, как развивается и протекает акне, влияет наследственность. Существует генетическая предрасположенность к гиперандрогении, гиперчувствительности рецепторов сальных желез к андрогенам, повышенной активности 5-альфа-редуктазы, которая участвует в процессе превращения тестостерона в ДГТ. Именно ДГТ способствует повышению выработки кожного сала.29
Воспаление при акне может быть как асептическим, развивающимся в стерильных условиях, так и реакций на вещества, вырабатываемые пропионибактериями. 29
Гель Клиндовит® является топическим антибиотиком. Его основное действующее вещество – клиндамицина фосфат. Препарат проявляет противомикробную активность в отношении пропионибактерий.6
Причины угревой болезни могут быть связаны с заболеваниями внутренних органов и систем, например, ЖКТ, высыпания могут быть следствием дисбактериоза, гиповитаминоза, нарушения обмена веществ, снижения иммунитета. 29
Причины и лечение акне взаимосвязаны. Так при гормональной природе высыпаний у женщин помимо топической терапии может быть назначен прием оральных контрацептивов. 29
Методы диагностики
При появлении папул, пустул, везикул рекомендуется посетить дерматолога, проконсультироваться с инфекционистом, венерологом или аллергологом. На приеме врач опрашивает пациента, осматривает кожу при помощи дерматоскопа, назначает ряд обследований.
Задействуются такие диагностические методики:
- печеночные пробы;
- анализ кала на яйца глистов;
- кожно-аллергические пробы;
- бакпосев;
- биопсия;
- общий и биохимический анализы крови;
- рентгеноскопия грудной клетки;
- тест на ВИЧ;
- анализ плазмы на уровень гормонов;
- микроскопия соскоба кожи;
- исследование урины.
Лечение папуло-пустулезной формы акне
Лечение папуло-пустулезного акне зависит от степени тяжести заболевания. Если на коже наблюдается множество комедонов и всего несколько папул, скорее всего у пациента легкая степень тяжести угревой болезни, при ней назначаются топические препараты. Если папул и пустул больше 10, это указывает на среднюю степень тяжести, при которой лечение должно быть комбинированным, включающим системные лекарственные средства. 18
Гель Клиндовит® предназначен для терапии акне легкой и средней степени тяжести. Его следует наносить на предварительно очищенную кожу 2-3 раза в день.6
Помимо медикаментозного существуют и другие методы лечения акне. Так, эффективным считается применение лазера, фототерапия. Также используется озонотерапия. Но каждый из этих методов имеет свои противопоказания, которые в большинстве случаев включают воспалительный процесс. С помощью медикаментозного лечения возможно добиться ремиссии, а аппаратные методы будут способствовать ее продлению и улучшению состояния кожи.
К заболеваниям, протекающим с пустулезными высыпаниями на ладонях и подошвах, относят ладонно-подошвенный псориаз, ладонно-подошвенный пустулез, акродерматит стойкий пустулезный Аллопо, бактерид пустулезный Эндрюса. Существуют разногласия исследователей в трактовке понятий ладонно-подошвенный псориаз и пустулез. В некоторых источниках ладонно-подошвенный пустулез относят к отдельной нозологической форме, либо считают разновидностью ладонно-подошвенного пустулезного псориаза [1]. Выделяют локализованный пустулезный псориаз типа Барбера (син.: пустулез ладоней и подошв; хронический ладонно-подошвенный пустулезный псориаз; персистирующий ладонно-подошвенный пустулез; пустулезный псориаз конечностей). Многие отечественные ученые придерживаются мнения о нозологической самостоятельности различных форм пустулезного псориаза [2, 3]. В то же время продолжает дискутироваться вопрос о принадлежности к пустулезному псориазу неинфекционных пустулезных дерматозов. Некоторые отечественные ученые [4] считают, что по клинико-морфологическим проявлениям ладонно-подошвенный пустулез стоит ближе к бактериду Эндрюса, а не к псориазу. Отдельные зарубежные авторы [5] также рассматривают ладонно-подошвенный пустулез как отдельную нозологическую единицу. Данные генетических, иммунологических, гистологических исследований позволяют дерматологам доказывать эти утверждения. Возможно, это связано с разным смыслом, вкладываемым в понятие «ладонно-подошвенный пустулез». В общепринятой МКБ-10 выделяют форму ладонно-подошвенный пустулез (L40.3), однако рассматривают ее под рубрикой псориаз (L40), также как и акродерматит стойкий Аллопо (L 40.2). При акродерматите стойком Аллопо возможно появление пустулезных высыпаний другой локализации, иногда по типу генерализованного пустулезного псориаза, что также свидетельствует о принадлежности этого заболевания к псориазу [5]. Этот вопрос важен и в плане дифференциальной диагностики, так как нередко имеют место ошибки в постановке диагноза, в тактике ведения пациентов. Поражение ладоней и подошв доставляют немало физических и эмоциональных страданий для пациентов, нарушая работоспособность, межличностные связи, влияя на качество жизни.
Локализованный пустулезный псориаз (тип Барбера) — разновидность пустулезного псориаза, характеризующаяся эритематозно-сквамозными и пустулезными элементами в области ладоней и подошв [1], — распространен во всем мире, встречается чаще, чем генерализованная разновидность пустулезного псориаза [6, 7], но значительно реже, чем вульгарный псориаз. Заболевание возникает в период от 20 до 60 лет, преимущественно в возрасте 40-50 лет, очень редко после 60 лет и только в 19% случаев — до наступления 20 лет; у женщин в 3 раза чаще, чем у мужчин [1], в то время как вульгарный псориаз чаще поражает мужчин [5]. Семейный анамнез данной формы псориаза отмечается только в 7-24% случаев, связь с антигенами системы HLA не установлена [1]. Анализ некоторых генетических исследований [5] позволяет утверждать о нозологической самостоятельности ладонно-подошвенного пустулеза и псориаза, однако другие исследования [8] не позволяют выявить ясные различия между этими патологиями, которые совпадают по многим аспектам. По данным Тюменского областного кожно-венерологического диспансера за период 2008-2012 гг., на долю ограниченного ладонно-подошвенного псориаза приходится всего 1,4% от общего количества зарегистрированных случаев вульгарного псориаза и 2% — от впервые выявленных случаев псориаза (рис. 1, 2)
.
Рисунок 2. Пациентка К., 51 года, со стажем курения 35 лет. Клинические проявления ладонно-подошвенного псориаза. Симметричное поражение кожи кистей (а) и стоп (б).
Точная причина локализованного пустулезного псориаза неизвестна. Провоцирующими факторами служат очаги фокальной инфекции, в первую очередь одонтогенной и тонзиллогенной [1], инфекция Helicobacter pylori
, а также стресс, тревожность, применение некоторых лекарственных средств, нарушение функции печени [2]. Иногда заболевание впервые возникало после длительного лечения препаратами лития. Курение и неблагоприятные факторы окружающей среды (высокая влажность и температура) усугубляют его течение, также была выявлена более выраженная ассоциация между ладонно-подошвенным пустулезным псориазом и курением, особенно у женщин [1, 8]. Отказ от курения был важным лечебным мероприятием, учитывая выявленную аномальную реакцию на никотин [5].
Локализованный пустулезный псориаз возникает при наличии высыпаний обыкновенного псориаза или без них, чаще у больных с личным или семейным анамнезом псориаза, хотя нередко и самостоятельно [1].
В качестве возможного механизма образования пустул при пустулезном псориазе рассматривают снижение активности в коже антилейкопротеазы в результате дисбаланса протеаза/антипротеаза [5]. К настоящему времени накоплен обширный материал о значительной роли инфекционных агентов в возникновении, распространении и активации псориатического процесса [6]. Содержимое пустул стерильно, хотя некоторые авторы, в частности Г.Я. Шарапова и соавт. (1983), отметили присутствие золотистого стафилококка у некоторых пациентов. По данным многочисленных исследований [7], сенсибилизирующими организм пациента в отношении псориаза микроорганизмами часто являются стрептококки и золотистый стафилококк, а также очаги хронической инфекции. Золотистый стафилококк и стрептококки секретируют экзотоксины, играющие роль суперагентов, способных связываться с белками главного комплекса гистосовместимости тканей на антигенпрезентирующих клетках, кератиноцитах, Т-лимфоцитах, моноцитах, что приводит к образованию цитокинов, усиливающих пролиферацию кератиноцитов [5].
Субъективные симптомы сводятся к жжению, зуду и ощущению дискомфорта в области ладоней и подошв, нередко эти ощущения предшествуют появлению свежих элементов. Случаи, когда на ранних этапах заболевание представлено одиночными бляшками или имеет несимметричный характер, редки [1]. При выраженной тяжести высыпаний качество жизни больных существенно снижается вследствие боли, невозможности стоять, ходить, работать руками [5].
Клинически на шелушащемся эритематозном фоне, имеющем резкие границы, располагаются пустулы, которые в отличие от генерализованного пустулезного псориаза находятся глубоко в эпидермисе, что обусловлено морфологическим строением кожи ладоней и подошв. Локализованный пустулезный псориаз проявляется стерильными пустулами желтого цвета диаметром 2-5 мм, примерно одинакового размера, скопления которых в течение нескольких часов возникают симметрично на видимо здоровой коже ладоней, преимущественно в области тенара, реже — гипотенара, еще реже — середины и дистальной части ладони и подошв, преимущественно в области свода стопы [1]. В дальнейшем вокруг отдельных элементов появляется венчик гиперемии. Новые высыпания связаны с местами излюбленной локализации и редко распространяются на тыл кисти и стопы, запястья, пальцы. Поражение, как правило, симметричное, но может наблюдаться одностороннее расположение элементов. Иногда пустулы распространяются на дорсальную поверхность пальцев кистей, стоп или внутреннюю сторону запястья. Кожа концевых фаланг пальцев обычно не поражена. Заболевание длится годами, внесезонные обострения сменяются ремиссиями [9]. Эпизоды новых пустулезных высыпаний наблюдаются через различные периоды времени и строго ограничены местами излюбленной локализации. Изредка появляются очаги обычного псориаза, однако чаще высыпания остаются локализованными [10].
В последующем цвет пустул меняется на желто-коричневый и темно-коричневый. Не вскрываясь, пустулы подсыхают с образованием коричневых корок, которые разрешаются в течение 8-1О дней. Присутствие пустул на разных этапах эволюции (эволюционный полиморфизм) придает очагу поражения разноцветную окраску. Позже патологический процесс проявляется резко очерченными эритематозно-сквамозными бляшками, в пределах которых и по периферии имеются множественные пустулы желтого и коричневого цвета, некоторые из которых сливаются, образуя «гнойные озера» [1]. Ремиссия начинается с уменьшения количества новых пустул, хотя кожа ладоней и подошв может оставаться эритематозной, эритематозно-сквамозной или гиперкератотической, что клинически напоминает экзему. Ремиссии продолжаются в течение недель или даже месяцев [11]. Таким образом, в отличие от других форм псориаза, течение пустулезного псориаза ладоней и подошв хроническое. По данным W. Enfors и L. Molin [1], на момент осмотра через 10 лет после установления диагноза пустулезного псориаза ладоней и подошв его проявления отсутствовали только у 28% больных.
Локализованный пустулезный псориаз часто ассоциируется с гипер- и гипотиреозом, сахарным диабетом, артропатиями, его нередко диагностируют у больных с синдромом SAPHO (синовит, акне, пустулез, гиперостоз, остеит), а именно с входящими в состав этого синдрома хроническим рецидивирующим мультифокальным остеомиелитом, поражением грудиноключичного и грудинореберных сочленений, пустулезным артроостеитом, периферическим артритом, псевдоинфекционным артритом с вовлечением в патологический процесс крестцово-подвздошных суставов [1, 5].
При дифференциальной диагностике исключают грибковое, чесоточное поражение, экзематозный дерматит, пустулезный бактерид Эндрюса.
Диагноз пустулезного псориаза ладоней и подошв устанавливается на основании характерной клинической картины и течения заболевания, а в трудных случаях должен подтверждаться гистологически.
Бактерид пустулезный Эндрюса
(син.: пустулез ладоней и подошв Левера) — вид пустулеза ладоней и подошв, который некоторые авторы относят к локализованному пустулезному псориазу [1, 5]. А.А. Каламкарян и соавт. [12] отрицают существование этого заболевания как нозологической формы. Данный вариант пустулеза выделен G. Andrews в 1934 г. и характеризуется образованием на неизмененной коже ладоней и подошв мелких пустул со стерильным содержимым.
Этиология и патогенез не ясны, но поскольку возникновению болезни способствуют очаги хронической инфекции в организме, особенно хронический тонзиллит [1], хронический рецидивирующий остеомиелит, остеоартрит [7], предполагается инфекционно-аллергическое происхождение процесса, а точнее — реакция гиперчувствительности к антигенам стрептококка.
Клинически заболевание проявляется множественными пузырьками и пустулами на ладонях и подошвах. Высыпания, как правило, симметричные, начинаются с центра, постепенно захватывая всю поверхность ладоней и подошв, включая боковые части, но пальцы в патологический процесс не вовлекаются. Пузырьки быстро превращаются в пустулы, которые отличаются быстрым ростом. Они глубоко заложены, расположены на видимо здоровой коже или частично окружены узким венчиком эритемы [6]. При слиянии диаметр элементов иногда достигает 0,5-1,0 см. Пациентов беспокоят зуд и болезненность [1].
Течение рецидивирующее. Процесс длится 2-3 нед, возможно 1-2 мес. Ремиссия наступает после устранения провоцирующего заболевание фактора, инфекционного очага. Рецидивы сопровождаются более интенсивным зудом и болезненностью. Процесс может быть затяжным, но атрофических изменений не происходит [9].
Акродерматит пустулезный стойкий Аллопо
(син.: стойкий дерматит Крокера, персистирующий дерматит Сеттона) — дерматоз неясного генеза, характеризующийся пустулезными небактериальными высыпаниями, локализующимися в акральных зонах (пальцы кистей и стоп) [1]. Это редкое заболевание с пустулезными стерильными высыпаниями на пальцах кистей или стоп, которое медленно прогрессирует в проксимальном направлении. В дальнейшем длительная пустулизация вызывает деструкцию ногтя и атрофию дистальной фаланги [5].
В 1888 г. H. Crocer описал рецидивирующие буллезные и пустулезные высыпания на кистях и стопах, в дальнейшем F. Hallopeau (1890-1897) и R. Sutton (1911) было дано подробное описание. Одни авторы относят его к локализованной форме пустулезного псориаза, другие на основании общности гистологической картины — к локализованной форме герпетиформного импетиго Гебры, дерматита Дюринга, энтеропатическому акродерматиту. Существует также мнение о нем как о самостоятельном заболевании [1, 10, 12]. Заболевание развивается в любом возрасте, чаще у мужчин, провоцирующими факторами могут служить травма, пиодермия, дефицит цинка [6].
Клиническая картина характеризуется поражением пустулезного, везикулезного или эритематозно-сквамозного характера концевых фаланг пальцев кистей, реже — стоп, и постепенным переходом на прилегающие участки кистей и стоп без проксимального распространения. Поражение длительное время может быть односторонним [7]. Первоначально появляются мелкие пустулы, оставляющие на эритематозном фоне блестящую поверхность, на которой развиваются новые пустулы [5]. В ряде случаев наблюдаются вторичные атрофические изменения кожи. Патогномонично поражение ногтей, обычно одного пальца, приводящее к вовлечению в патологический процесс ногтевого ложа, к онихолизису, онихомадезису. Особенности клинических проявлений в основном зависят от интенсивности процессов экссудации. Если они незначительны, в очагах поражения обнаруживаются эритематозно-сквамозные изменения с усилением красноты по периферии, наслоением сухих блестящих чешуек, множественными поверхностными трещинами. Если пустулезные высыпания доминируют в клинической картине, заболевание протекает тяжелее [6].
Выделяют семь клинических форм заболевания [1].
При гнойной форме
вначале процесс напоминает паронихию: развивается гиперемия, отек ногтевых валиков, из-под которых при надавливании выделяется гной. Пораженные участки пальцев покрасневшие, отечные, покрыты множественными пустулами, сливающимися в «гнойные озера» самых разнообразных очертаний [6]. На коже всей ногтевой фаланги (булавовидно-утолщенной) появляются пустулы, превращающиеся в эрозии, корки, чешуйки. После вскрытия пустул образуются небольшие эрозии, покрытые чешуйко-корками, после удаления наслоений через покрасневшую кожу просвечивают новые пустулезные элементы. Высыпания сопровождаются чувством жжения, болезненностью. Сгибательные и особенно разгибательные движения из-за резкой болезненности ограничены, пальцы находятся в полусогнутом положении. Пустулы стерильные. На рентгенограммах иногда обнаруживаются атрофические изменения в костях соответствующих фаланг, остеит, остеопороз, возможны мутиляции. На месте регрессирования пустул кожа слегка атрофична, блестит, имеет красноватый оттенок. Ногтевые пластинки дистрофически изменены и, как правило, отторгаются.
Везикулезная
(буллезная) форма характеризуется аналогичной клинической картиной, но вместо пустул появляются пузырьки, реже пузыри; беспокоят легкий зуд и болезненность [1].
При эритематозно-сквамозной
(абортивной) форме клиника ограничивается появлением гиперемии, шелушения, трещин.
Фликтенулезная
разновидность протекает более злокачественно: фликтены распространяются на ладони, подошвы, иногда на ушные раковины, процесс может приводить к атрофии, мутиляции концевых фаланг.
При вегетирующей
форме милиарные пустулы группируются в бляшки с периферическим ростом и тенденцией к разрешению в центре; характерно образование полумягких вегетаций по периферии.
Генерализованую форму Аudry
отличает злокачественное течение с распространением процесса на весь кожный покров, в первую очередь на кисти, паховые области, гениталии, локти и бедра. Имеется клиническое сходство с герпетиформным импетиго Гебры. Часто наблюдается поражение ногтей и околоногтевых тканей. При этом клинически процесс характеризуется онихолизисом, нередко с полной утратой ногтевой пластинки.
При акродерматите Аллопо поражение слизистых оболочек (как и при генерализованнном пустулезном псориазе) характеризуется расположенными в области языка мигрирующими кольцевидными эритематозными элементами, покрытыми набухшими белыми чешуйками (annulus migrans). При длительном существовании процесса появляются признаки атрофии кожи и мышц пальцев, мутилирующие изменения за счет трофических нарушений. Прогноз для жизни благоприятный, однако течение длительное, часто рецидивирующее, резистентное к проводимой терапии. Спонтанное улучшение отмечается редко, а эпизоды острой пустулизации появляются без видимой причины [5].
Таким образом, при наличии пустулезных высыпаний на коже ладоней и подошв необходимо владеть знаниями дифференциальной диагностики для выработки тактики ведения данной категории пациентов (см. таблицу)
.
Ограниченный ладонно-подошвенный пустулез может подразумеваться в значении ладонно-подошвенный псориаз, так как в категориях пациентов, клинической картине нет существенных различий, позволяющих выделить эту патологию в отдельную нозологическую группу. Наличие у пациентов с ладонно-подошвенным пустулезом типичных псориатических элементов другой локализации это также подтверждает. Лечебные мероприятия в обоих случаях соответствуют общим принципам лечения псориаза.