Последнее обновление: 03.03.2021
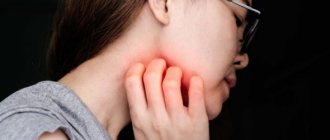
Шея — один из наиболее чувствительных участков нашего тела; кожа на этом участке чрезвычайно подвержена внешним воздействиям, в том числе — аллергической природы. Появление аллергии на шее может вызывать неприятные физические ощущения, мешать при надевании одежды или приеме душа; кроме того, нельзя исключать и психологические неудобства, связанные с проявлениями аллергических реакций на открытых участках кожи. Именно поэтому так важно знать о причинах, симптомах и способах лечения этого заболевания.
Классификация заболевания
Существует четыре основных вида потницы, которые отличаются между собой характером сыпи, продолжительностью развития и тяжестью проявления симптоматики:
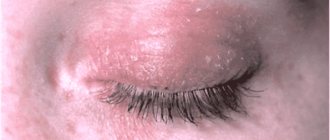
- Кристаллическая. Сопровождается развитием пузырьковой сыпи, которая чаще всего проявляется на голове, за ушами, на шее. Возможна и другая локализация высыпаний. Спустя 2-3 дня после появления пузырьки подсыхают и начинают шелушиться. Так как раздражение не сопровождается воспалением или инфекцией, кристаллическая форма является самой простой и безобидной.
- Красная. Более сложный вид, при котором пот воздействует на кожу более длительное время и, соответственно, вызывает более сильное раздражение. Сыпь в виде небольших воспаленных бугорков провоцирует небольшой отек и сопровождается зудом, жжением, дискомфортом. Длится около двух недель.
- Белая потница, или везикулопустулез. При таком типе на коже появляются пузырьки с беловатым или желтоватым заполнением. Когда пузырек лопается, после него остается светлый налет. Наличие окраса в пузырьковой жидкости говорит о том, что к высыпаниям присоединилась инфекция, зачастую – стафилококковая.
- Глубокая. В большинстве случаев потница вызывает только поверхностное поражение кожного покрова. При глубокой форме патологии страдают глубинные слои кожи. Болезнь сопровождается волдырями, наполненными светлым содержимым, которые рассасываются или самопроизвольно лопаются.
Симптомы
Главный и самый очевидный симптом патологии – это сыпь. Чаще всего высыпания появляются на голове, груди, спине, в области паха, подмышек, ягодиц. Сыпь выглядит как рассеянные пузырьки с прозрачным, белым или желтым содержимом, либо как мелкие зернышка с воспалительным контуром.
В течение дня сыпь может усиливаться или уменьшаться, а сила ее проявления зависит от смены температуры и ухода за кожей малыша. В некоторых случаях ребенок не выказывает беспокойства, но иногда может испытывать зуд, боль и демонстрировать дискомфорт капризами, нестабильным сном, отсутствием аппетита.
При легких формах заболевания другие симптомы могут не возникать. Но в более запущенных вариантах, которые сопровождаются осложнениями и инфекцией, клинические проявления могут дополняться:
- повышенной температурой до 38 градусов;
- появлением светлого налета, гнойников, язвочек;
- формированием мокнущих трещин с неприятным запахом;
- общим ухудшением состояния.
При оценке симптомов важно не допустить развития запущенных форм потницы и своевременно обращаться к врачу, не дожидаясь развития осложненийИсточник: Уход за кожей новорожденного. Cолнцева О.А. Медицинский совет, 2014. с. 35-39.
Причины возникновения
С жалобами на потницу у малыша чаще всего к врачам обращаются родители, которые не придерживаются базовых правил ухода за ребенком: каждый день купают его с мылом, чрезмерно укутывают без учета реальной температуры окружающей среды. В группе риска также дети с кожной аллергией, сахарным диабетом, рахитом, себорейным дерматитом или частой диареей. Особо подвержены риску развития высыпаний пухлые малыши с лишним весом и на искусственном вскармливании.
Среди прочих причин развития потницы у детей выделяют:
- несоблюдение нормального температурного режима;
- слишком жаркая, тесная одежда или обувь, которая не пропускает воздух и не создает естественной вентиляции;
- чрезмерное использование косметических средств для кожи, которые нарушают кислотный баланс и вызывают повышенную чувствительность (мыла, детских кремов, масел и др.);
- редкая смена подгузников или их низкое качество, недостаточность ухода;
- вирусные болезни, которые сопровождаются повышенной температурой.
Как отличить потницу у ребенка от аллергии и других заболеваний
Когда на коже появляется сыпь, самое сложное для родителей – это отличить потницу от прочих болезней: аллергии, ветрянки, кори и др.
Во-первых, следует изучить места возникновения сыпи. В первом случае высыпания базируются в труднодоступных местах: в зоне под подгузником, в складках кожи, в волосяном покрове. При этом сыпь практически никогда не появляется на открытых участках кожи, которые хорошо проветриваются. Но если сыпь появилась на лице, открытых частях ручек и ножек, вероятнее всего, это аллергия.
Провести дифференциальную диагностику также поможет простой домашний тест. Нужно просто раздеть малыша и оставить его без одежды, подгузника на несколько часов. Если сыпь появилась в результате потницы, за это время она уменьшится, станет бледнее. Если же это аллергия, никаких изменений с ней не произойдет.
Отличить болезнь от кори, ветрянки и прочих вирусных патологий поможет дополнительная симптоматика. При инфекционных болезнях обязательно повышается температура, появляется интоксикация, а сыпь быстро распространяется по всему телу. В свою очередь, главный симптом потницы – это всего лишь высыпания.
Причины аллергии на шее
Аллергия на шее может быть вызвана местным воздействием, а может быть частью системной реакции на тот или иной аллерген. Среди локальных причин, наиболее часто вызывающих появление симптомов аллергии на коже шеи, можно выделить:
- Длительное воздействие пота (потница);
- Воздействие металлических предметов. Цепочки, ожерелья, застежки и другие изделия из простых или драгоценных металлов при длительном контакте с кожей могут вызывать аллергию;
- Косметика;
- Лекарственные препараты наружного действия;
- Ультрафиолет (обычно в сочетании с другими факторами, например — химическими веществами).
Кроме того, аллергия на шее может быть частью системного ответа на пищевые аллергены (рыба, цитрусовые, ягоды и др.), факторы внешней среды (пыль, пыльца, микроорганизмы, шерсть) и тд.
Диагностика
Не стоит заниматься самолечением или пытаться самостоятельно поставить диагноз ребенку. Прежде чем начинать лечить потницу у ребенка, при появлении первых высыпаний нужно обратиться к детскому дерматологу или педиатру. Специалист проведет осмотр и отличит патологию от других заболеваний, которые сопровождаются кожной сыпью. Для опытного детского специалиста это не составляет труда даже при первичном визуальном смотре.
В некоторых случаях для комплексной диагностики необходимо дополнительное обследование. Врач может назначить соскоб на патогенные грибковые инфекции, а также бакпосев на микрофлору.
Краткая характеристика наиболее распространенных видов кожной аллергии
Крапивница
Термин «крапивница» объединяет целую группу заболеваний различной природы, но со сходным клиническим симптомом — высыпания на коже по типу волдырей, напоминающие ожог от крапивы.
Причины крапивницы разнообразны. Кожная аллергия может развиваться в результате реакции на аллергены (например, пищевые продукты, укусы насекомых, лекарственные препараты) или от физических причин, таких как воздействие солнца, холода, жары и давления. Спровоцировать крапивницу могут сопутствующие заболевания желудочно-кишечного тракта, эндокринной системы, хроническая инфекция.
Типичным симптомом крапивницы считается появление на коже высыпаний, сопровождающихся зудом. Кожа вокруг них может быть красного цвета. Иногда все элементы на пораженном участке кожи могут сливаться воедино, образуя гигантские волдыри.
Основной характеристикой кожной аллергии можно назвать полную обратимость волдырей: спустя некоторое время они бесследно исчезают, не оставляя никаких следов, белых пятен или рубцов. Но в отличие от обычного ожога от крапивы данное заболевание появляется повторно, причем со сменой места локализации: сегодня крапивница была на ногах, а завтра может быть обнаружена на руках.
Аллергический контактный дерматит
Аллергический контактный дерматит — это кожная аллергия, вызванное непосредственным воздействием на нее раздражающего вещества, или аллергена.
Чаще всего контактный дерматит вызывают средства бытовой химии, косметика, различные химические вещества, никель, латекс, некоторые лекарства.
Аллергический контактный дерматит развивается на участках кожи, которые находились или находятся в контакте с аллергеном.
Первые симптомы и признаки контактного дерматита могут развиться не сразу, а спустя некоторое время после контакта с аллергеном — несколько часов, дней или даже недель.
Основные проявления аллергического контактного дерматита: покраснение и припухлость ограниченного участка кожи, контактировавшего с аллергеном, выраженный зуд в области покраснения, появление на коже пузырей различного размера с прозрачной жидкостью внутри. При повреждении пузырь лопается, и на его месте образуется эрозия. При стихании кожной аллергии некоторое время остаются корочки желтого цвета.
Атопический дерматит
Атопический дерматит — хроническое аллергическое заболевание кожи, сопровождающееся зудом и сыпью. Такая кожная аллергия распространена у младенцев и детей, начинается обычно в первые 6 месяцев жизни, нередко продолжаясь и во взрослом возрасте.
Атопический дерматит — многофакторное заболевание. Ведущим фактором является наследственная предрасположенность. Важную роль играют пищевые и ингаляционные аллергены. В детском возрасте основные пищевые аллергены — белки молока, куриного яйца, рыбы, пищевые злаки. С возрастом присоединяются ингаляционные аллергены: домашняя пыль, шерсть животных, пыльца растений.
Провоцирующими факторами при атопическом дерматите могут быть механические, физические или химические раздражители, усиленное потоотделение, табачный дым, стресс, гормональные факторы, инфекция.
Атопический дерматит имеет три последовательные формы (младенческий, детский и взрослый дерматит), отличающиеся особенностями проявления.
Для любой формы атопического дерматита характерны сухость кожи, зуд, утолщение кожи с усилением кожного рисунка, шелушение, покраснение и высыпания.
При атопическом дерматите формируется порочный круг: зуд — расчесы — сыпь — зуд. Кожа при атопическом дерматите изменена даже вне обострения. Нарушены ее структура и водный баланс.
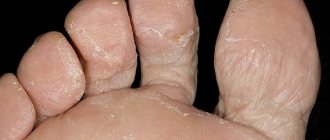
Экзема
Экзема — хроническое рецидивирующее заболевание кожи аллергического генеза, характеризующееся полиморфной зудящей сыпью (везикулы, эритема, папулы). Причины экземы могут быть самыми различными, от внешних факторов (химические вещества, лекарственные, пищевые и бактериальные аллергены) до внутренних.
Обострения этого вида кожной аллергии случаются под воздействием психоэмоциональных стрессов, нарушений диеты, контактов с химическими веществами и другими аллергенами.
В зависимости от причины появления и места локализации сыпи выделяют несколько видов экзем: себорейная, истинная, профессиональная, микробная. Места локализации сыпи склонны зудеть, шелушиться, доставляя человеку массу неудобств. Экзема течет хронически с периодами обострений и ремиссий и лечение аллергии на коже часто осложняется присоединением пиодермии или герпеса. При кожной аллергии такого типа также могут наблюдаться изменения функциональной активности пищеварительного тракта, обменных процессов, нейроэндокринные нарушения, вегетососудистая дистония.
Токсидермия
Токсидермия — острое токсико-аллергическое воспалительное поражение кожи, представляющее собой аллергическую реакцию на введение в организм (вдыхание, прием внутрь, введение парентерально) веществ, обладающих аллергенными свойствами.
Причинами токсидермии чаще всего являются лекарственные средства и пищевые продукты.
Чаще наблюдается распространенная токсидермия, которая проявляется множественными высыпаниями и зудом. Нередко в такой тип кожной аллергии вовлекаются слизистые оболочки, на которых также могут быть различные высыпания.
Помимо распространенной, возможна фиксированная токсидермия, при которой возникает одно или несколько отечных красных пятен округлых или овальных очертаний, в центре каждого из них в ряде может случаев сформироваться пузырь. Обычно такая кожная аллергия связана с приёмом лекарственных средств. После прекращения действия аллергена воспалительные явления стихают, а пятно существует ещё длительное время. Наиболее тяжелыми формами токсидермии являются синдром Стивенса — Джонсона и синдром Лайелла. Они относятся к неотложным состояниям и требуют госпитализации.
При огромном многообразии самих аллергодерматозов существуют заболевания с похожей симптоматикой. Например, сыпь может сопровождать некоторые инфекции, заболевания внутренних органов и т. д. Поэтому не пытайтесь сами ставить себе диагноз «кожная аллергия» и не занимайтесь самолечением.
Только врач, собрав подробный анамнез и проведя необходимое обследование, сможет определить точную причину заболевания и назначить препараты, которые подойдут в каждом конкретном случае.
Лечение
Основной метод, который позволяет убрать высыпания и вылечить кожную патологию – это гигиенический уход. Важно менять подгузник сразу после стула и каждые три часа, подмывая ребенка проточной водой. Между сменами нужно делать воздушные ванны и на несколько минут оставлять малыша без одежды. При этом необходимо отказаться от синтетической одежды, некачественной детской косметики.
Купание проводят в воде с отваром лекарственных трав. Можно добавлять ромашку, тысячелистник, череду. После купания ребенка нужно хорошо осушить и припудрить кожу присыпкой.
В некоторых случаях врач также назначает обработку высыпаний подсушивающими антисептиками («Фурацилином», «Хлорфилиптом»), кремами с содержанием пантенола («Бепантеном», «Декспантенолом»). Белую, красную и глубокую потницу лечат с помощью противогрибковых, антибактериальных мазей. Однако любые медикаментозные средства не рекомендуют применять без предварительной консультации с врачомИсточник: Современные дерматологические и косметические средства для ухода за кожными покровами детей. Котлуков В.К., Кузьменко Л.Г., Антипова Н.В. Медицинский совет, 2013. с. 8-12.
Врачи рекомендуют установить температуру воздуха в детской на уровне 20-22 градусов и следить за влажностью, которая не должна превышать 50-70%. Хорошим решением станет приобретение увлажнителя воздуха, который поможет создать правильный микроклимат. Такие простые действия помогут избавиться от условий, которые повышают риск развития потницы.
Лечение аллергии
Основным принципом лечения любой аллергической реакции является устранение вызвавших ее причин. Кроме того, больным часто назначают специальную элиминационную диету, позволяющую обезопасить себя от пищевых аллергенов. В лечении аллергии также применяются противоаллергенные и противовоспалительные препараты местного и системного действия.
Большое значение при лечении аллергических реакций имеет устранение наиболее неприятных симптомов: покраснения, жжения, зуда. В этом могут помочь средства «Ла-Кри», совместимые с современными противоаллергенными препаратами:
- Крем «Ла-Кри» уменьшает жжение и зуд, способствует уменьшению эритемы (покраснения);
- Эмульсия «Ла-Кри»
позволяет сделать кожу мене чувствительной, избавиться от шелушения и сухости; - Очищающий гель «Ла-Кри»
позволяет очистить кожу от раздражающих веществ и аллергенов.
Профилактика
Эффективная профилактика заключается в правильном и тщательном гигиеническом уходе за ребенком: регулярном купании, частой смене подгузника или пеленок. В жаркое время года купать малыша можно до 2-4 раз в сутки, но при этом важно не использовать при каждой водной процедуре мыло, масла, лосьоны и другие средства, которые могут нарушить кислотный баланс и закупорить железы.
Важно также подбирать одежду из натуральных дышащих тканей и при этом избегать синтетических и полусинтетических тканей, которые не обеспечивают нормальное испарение пота. Одевать ребенка нужно соответственно погоде и не кутать летней ночью в теплое одеялоИсточник: Уход за кожей детей грудного возраста. Профилактика пеленочного дерматита. Старостина Л.С. Медицинский совет, 2022. с. 41-49.
Источники:
- Уход за кожей детей грудного возраста. Профилактика пеленочного дерматита. Старостина Л.С. Медицинский совет, 2022. с. 41-49
- Уход за кожей новорожденного. Cолнцева О.А. Медицинский совет, 2014. с. 35-39
- Современные дерматологические и косметические средства для ухода за кожными покровами детей. Котлуков В.К., Кузьменко Л.Г., Антипова Н.В. Медицинский совет, 2013. с. 8-12
Дата публикации: 20.10.2017 г.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Каким образом можно устранить проявившуюся симптоматику?
Лечение зуда и гиперемии кожных покровов в области шеи напрямую определяется причиной возникновения данного состояния.
Лечение в случае аллергической реакции
Когда чешется шея при аллергии, рекомендуется применение антигистаминных препаратов, причем как местного воздействия, так и общего. Эффективная схема лечения зачастую выглядит следующим образом:
- Для местного применения – Гидрокортизоновая мазь. В своем составе она содержит гормон, снижающий интенсивность воспалительной реакции. Также можно использовать мазь Фенистил. В её состав входит антигистаминное средство, которое снижает интенсивность зуда.
- Для плановой терапии – Лоратадин или Цетрин в форме таблеток. Принимать 1 табл./вечером, курс: 5 – 7 дней.
- Средством неотложной помощи (в случае её необходимости при отёке подкожной клетчатки) является антигистаминный препарат (или же гормон глюкокортикоид) в парентеральной форме. Как правило, используется Тавегил или Супрастин. Назначается по 2 мл/ инъекция у взрослых, по 1 мл – у детей. Также используется Дексаметазон по 1 мл или 0,5 мл соответственно. Результат можно будет видеть уже через несколько минут после введения.
При ожогах
- Пантенол. Мазать пораженный участок 2-4 раза/сутки.
- Ливиан (в форме аэрозоля). Распылить на обгоревшую кожи 1 раз.
- Гидрокортизон 0,5-1%. Наносить на поверхность кожи до 4-х раз в день.
- Флоцета. 2-3 раза в день мазать тонким слоем.
Прочтите также: Ребёнок расчесал укус комара: чем обработать расчесы, лечение
Курс лечения индивидуален для каждого пациента.
Подробнее читайте в статье
При укусах насекомых
- Бепантен. Средство подойдет при комарином укусе, который сильно чешется и покраснел. Курс лечения: 1-3 дня, мазать два-три раза/сутки.
- Фенистил. Мазать от 2-х до 4-х раз/день, курс – до исчезновения симптомов.
- Цинковая мазь. Наносить на зудящую кожу 3 раза в сутки 2-4 дня.
Подробнее читайте в статье
От зуда после укусов мошек можно избавиться, намазав место укуса ментоловой мазью, хлоргексидином или препаратом Меновазин.
Если чешется шея из-за процедуры бритья и других механических повреждений
- В этом случае рекомендуется воспользоваться салициловой кислотой. Нанесите на кожу 2-3 раза в сутки. Максимальная длительность терапии – не больше 7 дней.
- Бепантен. Наносить тонким слоем на раздраженную кожу не менее 2-х раз в день.
- Крем Вагисил. Мазать кожу препаратом после каждой процедуры бритья или же, когда чувствуете дискомфорт.
Крем Пантенол можно использовать при раздражении на шее, некоторых видах дерматита и повреждениях кожного покрова.
При шейном зуде, который вызван заболеваниями
Относительно прочих патологий, можно сказать, что их лечение настолько специфично, что его невозможно назначить без предварительной консультации специалиста. В случае с псориазом и нейродермитом вообще нет этиотропного лечения, так как до конца не ясно происхождение этих заболеваний.