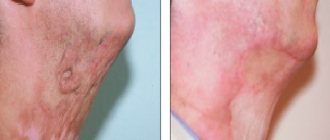
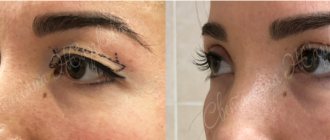
Кратко о методе лечения
Кожная пластика с использованием расщепленного кожного лоскута является самым простым способом заживить обширные раневые поверхности.
Смысл этой пластики заключается в использовании тонкого 0,1-0,8 мм поверхностного слоя кожи, который забирается специальным инструментом дерматомом. Этот кожный лоскут перфорируется, что позволяет увеличить его площадь в несколько раз.
После этого он укладывается на подготовленную воспринимающую рану и фиксируется отдельными швами.
В результате операции пересаженная кожа врастает в рану и закрывает ее. Участок, откуда кожа забиралась заживает самостоятельно, так как ростковая часть кожи остается на месте.
Свободная пересадка кожи подразделяется на:
Васкуляризированная
Для проведения такой пластики используются микрохирургические инструменты, шовный материал, операционный хирургический микроскоп и сложный лоскут для пересадки.
Сложным лоскут является потому, что в нем сохраняется сосудистая сеть, и во время пересадки она анастомозируется (соединяется) с сосудами пораженной конечности человека.
Васкуляризация – это формирование внутри ткани новых сосудов (как правило, капилляров).
Неваскуляризированная
Изначально для выполнения такой пластики применяли мелкие кусочки эпидермиса, но сейчас такая практика встречается редко.
В настоящее время благодаря изобретению специального медицинского инструмента – дерматома – возможны взятие и пересадка больших участков кожи (кожная пластика по Тиршу).
Различают лоскуты послойные, которые берут на всю глубину дермы, и расщепленные, которые содержат только поверхностные слои эпидермиса. После пересадки место взятия послойного донорского лоскута подвергается вторичной пластике, а вот после взятия расщепленного лоскута этого не нужно, так как новый эпителий образуется самостоятельно благодаря сохраненным придаткам кожи.
Преимущества лечения в ИСЦ
По сравнению с другими клиниками нашей страны Инновационный сосудистый центр имеет неоспоримые преимущества в применении методов пластической хирургии для лечения сосудистых больных. В нашей клинике закрытием кожных ран и трофических язв занимаются в специализированном отделении по лечению критической ишемии. Таким образом, лечением ран занимаются хирурги, которые и обеспечивают восстановление кровообращения, необходимое для успешного заживления раны.
Нам хорошо известно течение раневых процессов у пациентов и мы выбираем для каждого случая необходимое время и метод закрытия трофической язвы или раны. Для подготовки ран к пересадке кожи мы используем методы активной подготовки раневой поверхности . Перевязки и антибактериальные препараты назначаются с учетом чувствительности раневой микрофлоры.
Благодаря инновационным технологиям нам удается заживить такие раны, за которые не берется ни одна другая клиника в нашей стране!
«Стратаграфт»: эффективность и безопасность
Клиническое исследование STRATA2016 (NCT03005106) фазы III (рандомизированное, открытое, многоцентровое) проверило эффективность и безопасность «Стратаграфта» среди взрослых пациентов (n=71) в задаче аутологичной регенерации кожной ткани при комплексных термических поражениях кожи, ожоги которой затрагивают весь эпидермис и свыше двух третей дермы.
Ожоги тела, рук или ног, всё еще содержащие интактные элементы дермы, должны были подходить под процедуры иссечения и аутологичной трансплантации.
Рандомизация осуществлялась на каждом пациенте, когда две схожие ожоговые области одного и того же больного проходили либо стандартную терапию аутодермопластикой, либо лечение «Стратаграфтом».
Были установлены две первичные конечные точки эффективности, снятые по прошествии 3 месяцев после лечения: процент площади раневого участка, истребовавший дополнительной процедуры стандартной аутодермопластики, и пропорция пациентов, показавших закрытие раны без необходимости в аутодермопластике — 100-процентная реэпителизация без дренажа или использования повязки при двух последовательных оценках с интервалом не менее 2 недель, но не более 5 месяцев, включая или охватывая временную точку 3-го месяца.
По итогам в среднем 4,3% (95% ДИ: 0,0–9,4) ожоговых областей, к которым применили «Стратаграфт», истребовали дополнительной процедуры стандартной аутодермопластики — против 102,1% (95% ДИ: 99,0–105,2) областей, изначально ее прошедших. Другими словами, «Стратаграфт» на 98% (95% ДИ: 93,9–101,7) снизил необходимость в традиционной пересадке собственной кожи пациента (p<0,0001).
83,1% (95% ДИ: 74,4–91,8) пациентов, прошедших лечение «Стратаграфтом», зафиксировали закрытие ожоговых ран. В случае применения стандартного лечения к показателю заживления вышли 85,9% (95% ДИ: 77,8–94,0) пациентов.
Что касается косметических результатов, они, согласно шкале оценки состояния рубцов наблюдателем и пациентом (POSAS), оказались лучше при применении «Стратаграфта». Так, средний общий балл наблюдателя (оцениваются такие характеристики рубцов, как васкуляризация, пигментация, толщина, рельеф, податливость, площадь поверхности; меньше — лучше) составил 6,3 ±1,7 — против 16,3 ±7,7 (p<0,0001).
Профиль безопасности «Стратаграфта», оцененный в его четырех клинических испытаниях, сравним с таковым для аутодермотрансплантата. Самым распространенным побочным явлением был зуд, с которым столкнулись 11% пациентов. Все негативные реакции носили легкий или умеренный характер тяжести. Локального инфицирования не отмечено.
Подготовка к лечению
Для успеха кожной пластики необходимо соблюсти ряд условий. Организм человека должен быть стабилизирован по показателям крови, синтеза белка. Необходимо остановить инфекционный процесс. Условия для выполнения кожной пластики должны быть местными:
- Хорошая кровоточивость краев раны, активные сочные грануляции.
- Рана в стадии грануляции (без признаков активной инфекции и гнойного воспаления).
- Рана должна хорошо кровоснабжаться (предварительно кровообращение должно быть восстановлено).
- Рана должна быть ощищена от омертвевших тканей с помощью физических и химических методов.
Общие условия для выполнения кожной пластики:
- Уровень белка в крови должен быть не менее 60 г/литр.
- Уровень гемоглобина не менее 90 г/литр.
- Пациент должен быть стабилизирован по общему состоянию
Непосредственная подготовка к операции предполагает бритье места забора кожного лоскута, катетеризация мочевого пузыря, установка эпидурального катетера для анестезии.
Коррекция рубцов пластической хирургией
Анестезиология и реанимация
| Код услуги | Внутренний код | Наименование | Цена, руб |
| B01.003.004.007 | 37.1.1 | Спинальная анестезия длительностью до 1 часа | 8 000 |
| B01.003.004.006 | 37.1.2 | Эпидуральная анестезия длительностью до 1 часа | 14 000 |
| B01.003.004.008 | 37.1.3 | Спино-эпидуральная анестезия длительностью до 1 часа | 20 000 |
| B01.003.004.009 | 37.1.4 | Тотальная внутривенная анестезия до 20 минут | 6 000 |
| B01.003.004.009 | 37.1.5 | Тотальная внутривенная анестезия от 20 минут до 60 минут | 12 000 |
| B01.003.004.010 | 37.1.6 | Эндотрахеальная анестезия от 1 часов до 2 часов | 20 000 |
| B01.003.004.010 | 37.1.7 | Эндотрахеальная анестезия от 2 часов до 3 часов | 26 000 |
| B01.003.004.010 | 37.1.8 | Эндотрахеальная анестезия от 3 часов до 4 часов | 34 000 |
| B01.003.004.010 | 37.1.9 | Эндотрахеальная анестезия от 5 до 6 часов | 58 000 |
| B03.016.011 | 37.1.10 | Экспресс анализ газов и электролитов крови | 2 000 |
| B03.016.011 | 37.1.11 | Экспресс анализ газов и электролитов крови расширенный | 2 500 |
| B03.016.011 | 37.1.12 | Искусственная вентиляция легких в течении 12 часов | 7 200 |
| B01.003.004.010 | 37.1.13 | Эндотрахеальная анестезия до 1 часа | 14 000 |
| B01.003.004.010 | 37.1.14 | Эндотрахеальная анестезия от 4 до 5 часов | 40 000 |
| B01.003.004.002 | 37.1.15 | Проводниковая анестезия 1-й категории сложности | 4 000 |
| B01.003.004.005 | 37.1.16 | Инфильтрационная анестезия (большой объём или площадь) до 30 минут | 3 000 |
| B01.003.004.005 | 37.1.17 | Инфильтрационная анестезия до 15 минут | 1 400 |
| B01.003.004.004 | 37.1.18 | Аппликационная анестезия | 1 000 |
| B01.003.004.009 | 37.1.19 | Медикаментозная седация с мониторингом гемодинамики | 3 000 |
| B01.003.004 | 37.1.20 | Пролонгированная регионарная анестезия (сутки) | 8 000 |
| A11.12.001 | 37.1.21 | катетеризация центральной вены | 10 000 |
| А11.23.002 | 37.1.22 | ТАП ТЕСТ | 12 500 |
| А11.23.001 | 37.1.23 | Диагностическая спинномозговая (люмбальная) пункция | 3 500 |
| B01.003.004.007 | 37.1.1.2 | Спинальная анестезия от 1 часа до 2 часов | 14 000 |
| B01.003.004.007 | 37.1.1.3 | Спинальная анестезия от 2 часов до 3 часов | 17 000 |
| B01.003.004.007 | 37.1.1.4 | Спинальная анестезия от 3 часов до 4 часов | 20 000 |
| A11.23.003.001 | 37.1.2.1 | Постановка эпидурального катетера | 8 000 |
| B01.003.004.006 | 37.1.2.2 | Эпидуральная анестезия от 1 часа до 2 часов | 17 000 |
| B01.003.004.006 | 37.1.2.3 | Эпидуральная анестезия от 2 часов до 3 часов | 21 000 |
| B01.003.004.006 | 37.1.2.4 | Эпидуральная анестезия от 3 часов до 4 часов | 24 000 |
| B01.003.004.006 | 37.1.2.5 | Эпидуральная анестезия от 4 часов до 5 часов | 28 000 |
| B01.003.004.008 | 37.1.3.1 | Спино-эпидуральная анестезия от 1 часа до 2 часов | 22 000 |
| B01.003.004.008 | 37.1.3.2 | Спино-эпидуральная анестезия от 2 часов до 3 часов | 26 000 |
| B01.003.004.008 | 37.1.3.3 | Спино-эпидуральная анестезия от 3 часов до 4 часов | 27 000 |
| B01.003.004.008 | 37.1.3.4 | Спино-эпидуральная анестезия от 4 часов до 5 часов | 30 000 |
| B01.003.004.009 | 37.1.5.1 | Тотальная внутривенная анестезия от 1 часа до 2 часов | 20 000 |
| B01.003.004.009 | 37.1.5.2 | Тотальная внутривенная анестезия от 2 часов до 3 часов | 24 000 |
| B01.003.004.010 | 37.1.9.1 | Эндотрахеальная анестезия от 6 до 7 часов | 65 000 |
| B01.003.004.010 | 37.1.9.2 | Эндотрахеальная анестезия от 7 до 8 часов | 70 000 |
| B01.003.004.002 | 37.1.15.1 | Проводниковая анестезия 2-й категории сложности | 5 000 |
| B01.003.004.002 | 37.1.15.2 | Проводниковая анестезия 3-й категории сложности | 6 000 |
Общие услуги стационара
| Код услуги | Внутренний код | Наименование | Цена, руб |
| S01.001.001 | 37.0.1 | Пребывание в палате стационара (суточное) | 6 000 |
| S01.001.002 | 37.0.2 | Пребывание в палате стационара (дневное до 21:00) | 3 000 |
| S01.001.003 | 37.0.3 | Пребывание в палате сопровождающих лиц (суточное) | 6 000 |
| S01.001.004 | 37.0.4 | Пребывание в палате стационара VIP 1 (суточное) | 10 000 |
| S01.001.005 | 37.0.5 | Пребывание в палате стационара VIP 2 (суточное) | 16 000 |
| S01.001.006 | 37.0.6 | Пребывание в палате стационара (суточное, без питания) | 3 400 |
| S01.001.007 | 37.0.7 | Пребывание в отделении интенсивной терапии от 6-24часа | 8 000 |
| B01.047.009 | 37.0.9 | Курация врачом терапевтического профиля (1 посещение) | 2 500 |
| A11.12.003 | 37.0.10 | Инфузионная терапия дорогостоящих препаратов | 4 000 |
| А23.01.001 | 37.0.11 | Извлечение операционного материала с помощью средств доставки (расч. цена) | 1 000 |
| A18.05.013 | 37.0.22 | Лечение с использованием препаратов крови (расч, цена) | 1 000 |
| A11.12.003 | 37.0.23 | Лечение с использованием дополнительной лекарственной терапии (расч, цена) | 1 000 |
| А23.01.001 | 37.0.24 | Подбор имплантов (расч, цена) | 1 000 |
| S01.002.001 | 37.0.25 | Подбор компрессионного белья (расч, цена) | 1 000 |
| B01.057.001 | 37.0.28 | Прием оперирующего специалиста | 0 |
| A11.01.014 | 37.0.29 | Гемостаз с применением местного гемостатического средства Желпластан 2,5 г | 6 600 |
| A11.01.014 | 37.0.30 | Гемостаз с применением местного гемостатического средства Желпластан 5,0 г | 12 700 |
| А11.12.003.002 | 37.0.31 | В/в капельная инфузия Феринжект 500 мг (Ferinject, 50 мг/мл, 2 мл № 5 в ампулах или 50 мг/мл, 10 мл во флаконе), длительность до 30 минут | 8 000 |
| А11.12.003.003 | 37.0.32 | В/в капельная инфузия Феринжект 1000 мг (Ferinject, 50 мг/мл, 10 мл во флаконе №2), длительность до 30 минут | 15 000 |
| S01.001.008 | 37.0.1.1 | Пребывание в палате стационара (ночное) | 3 000 |
| S01.001.009 | 37.0.4.1 | Пребывание в палате стационара VIP 1 (не более 12 часов) | 5 000 |
| S01.001.010 | 37.0.5.1 | Пребывание в палате стационара VIP 2 (не более 12 часов) | 8 000 |
Устранение рубцов
| Код услуги | Внутренний код | Наименование | Цена, руб |
| A16.01.022.001 | 37.24.1 | Коррекция рубцов до 5 см с местной пластикой 1 кат, сложности | 2 000 |
| A16.01.022.001 | 37.24.2 | Коррекция рубцов до 5 см с местной пластикой 2 кат, сложности | 5 000 |
| A16.01.022.001 | 37.24.3 | Коррекция рубцов до 5 см с местной пластикой 3 кат, сложности | 10 000 |
| A16.01.023 | 37.24.4 | Устранение кожных рубцов до 10 см с местной пластикой (1 кат) | 15 000 |
| A16.01.023 | 37.24.5 | Устранение кожных рубцов до 10 см с местной пластикой (2 кат) | 25 000 |
| A16.01.023 | 37.24.6 | Устранение кожных рубцов до 10 см с местной пластикой (3 кат) | 35 000 |
| A16.01.023 | 37.24.7 | Устранение кожных рубцов 10-20 см с местной пластикой (1 кат) | 20 000 |
| A16.01.023 | 37.24.8 | Устранение кожных рубцов 10-20 см с местной пластикой (2 кат) | 30 000 |
| A16.01.023 | 37.24.9 | Устранение кожных рубцов 10-20 см с местной пластикой (3 кат) | 40 000 |
| A16.01.023 | 37.24.10 | Устранение кожных рубцов свыше 20 см с местной пластикой (1 кат) | 30 000 |
| A16.01.023 | 37.24.11 | Устранение кожных рубцов свыше 20 см с местной пластикой (2 кат) | 45 000 |
| A16.01.023 | 37.24.12 | Устранение кожных рубцов свыше 20 см с местной пластикой (3 кат) | 60 000 |
| A16.01.023 | 37.24.13 | Иссечение рубца с аутотрансплантацией тканей (1 кат) | 100 000 |
| A16.01.023 | 37.24.14 | Иссечение рубца с аутотрансплантацией тканей (2 кат) | 150 000 |
| A16.01.023 | 37.24.15 | Иссечение рубца с аутотрансплантацией тканей (3 кат) | 200 000 |
| A16.01.023 | 37.24.16 | Устранение кожных рубцов — I категория сложности | 65 000 |
| A16.01.023 | 37.24.17 | Устранение кожных рубцов — II категория сложности | 100 000 |
| A16.01.023 | 37.24.18 | Устранение кожных рубцов — III категория сложности | 200 000 |
| A16.12.038.004 | 37.24.19 | Аутотрансплантация лоскута- I категория сложности | 150 000 |
| A16.12.038.004 | 37.24.20 | Аутотрансплантация лоскута- II категория сложности | 200 000 |
| A16.12.038.004 | 37.24.21 | Аутотрансплантация лоскута- III категория сложности | 250 000 |
Как проходит метод лечения
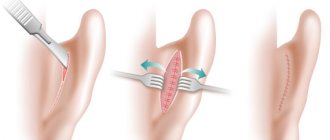
Пациент помещается на операционном столе так, чтобы был обеспечен хороший доступ к ране. После обработки операционного поля и закрытия зоны операции стерильными простынями проводится хирургическая обработка трофической язвы или раны. Во время этой обработки удаляются все оставшиеся некротизированные участки тканей и обеспечивается точечное кровотечение из грануляций.
После этого производится забор расщепленного кожного лоскута. В толщу кожи нагнетается физиологический раствор, который приподнимает собственно кожу и облегчает ее разделение. После создания такой «водной подушки» производится забор лоскута с помощью специального инструмента — электродермотома. Это специальный дисковый нож, который выставляется на определенную толщину необходимого лоскута. После этого бритва этого дерматома снимает тончайший кожный лоскут нужного размера.
Для увеличения площади кожного лоскута его пропускают через специальный инструмент — перфоратор. Перфоратор в шахматном порядке наносит небольшие разрезы на лоскуте. Теперь лоскут при растягивании может покрыть площадь в несколько раз большую, чем его изначальная.
После перфорации лоскут размещают на раневой поверхности и моделируют по форме раны. С целью фиксации его подшивают тончайшими швами к краям раны и прижимают давящей повязкой.
Донорский участок закрывают конурной повязкой с антисептиком.
Что такое «Стратаграфт»
«Стратаграфт» (StrataGraft), будучи эквивалентом здоровой кожной ткани человека, представляет собой биоинженерную аллогенную клеточную структуру (BACC), разработанную для лечения тяжелых ожогов.
«Стратаграфт», фактически повторяющий строение естественной кожи, собран из двух слоев: внутреннего, подобного дерме, и наружного, похожего на эпидермис.
Конструкция «Стратаграфта» включает нормальные дермальные фибробласты человека и полностью стратифицированный (многослойный) биологически активный эпидермис, полученный из клеточной линии NIKS — выделенных из младенческой ткани клеток-предшественников кератиноцитов, иммортализованных, генетически стабильных, нетуморогенных и свободных от патогенов. Оба слоя заключены в коллагеновый гель.
Метаболически активные клетки в составе «Стратаграфт» производят и выделяют различные факторы роста и цитокины. Они, а также белки внеклеточного матрикса участвуют в восстановлении и регенерации ран. «Стратаграфт» обеспечивает надежную первичную барьерную функцию благодаря роговому слою эпидермиса (stratum corneum), ключевому компоненту полностью стратифицированного эпителиального слоя, и может быть соединен и закреплен на раневом ложе с помощью адгезивов, скоб или швов.
«Стратаграфт», лишенный острой иммуногенности, не вызывает отторжения и не приводит к иммунным ответам против NIKS.
«Маллинкродт» завладела проектом «Стратаграфта» после покупки в августе 2016 года его оригинатора в лице «Стрататек» (Stratatech). Разработка осуществлялась при финансовой помощи Управления перспективных биомедицинских исследований и разработок США (BARDA), которое на дату осени 2022 года вложило в проект 100 млн долларов из запланированных 261 млн долларов.
«Мосмедпрепараты»
Возможные осложнения при лечении
Первую перевязку после пересадки лоскута желательно делать через 2-3 дня после операции. За это время большая часть лоскута прирастает к грануляционной ткани и не отрывается при смене повязки. В любом случае смену повязки надо проводить крайне аккуратно, снимая ее послойно с помощью инструмента.
Во время перевязки отмечается фиксация пересаженного лоскута к грануляциям, убираются не прихватившиеся кусочки кожи. Если отмечается локальная инфекция, то берется посев и используются повязки с антисептиками.
Донорскую рану можно не открывать, если не наблюдается признаков ее инфицирования. Достаточно поменять повязку сверху. Со временем кожа эпителизируется и повязка отойдет сама. Обычно через на 14 — 21 день после операции.
Общая информация
Хирургическое вмешательство путем пересадки кожи называется дерматопластикой. Операцию назначают при лечении ожогов и ран большой площади пострадавшим любого возраста, а также в ряде других случаев:
- ожоги;
- раны, в том числе после хирургического вмешательства;
- диабетическая стопа, сопровождаемая язвенными дефектами, которые плохо поддаются консервативным методам лечения;
- операции, связанные с дефектами конечностей, а также слоновостью.
Кожная пластика противопоказана при повышенной температуре, инфицировании раны и при наличии декомпенсации соматических болезней. Материал для пересадки кожи может быть взят из 3 источников:
- кожа самого пациента или донора;
- кожный покров животных, после специальной подготовки;
- искусственные материалы из биологических полимеров и клеточных покрытий.
Материал подбирается исходя из клинических показаний и его доступности. По классификации операций дерматопластики выделяют следующие разновидности хирургического вмешательства:
- аутодермопластика;
- аллодермапластика;
- применение клеточных продуктов.
Предполагает использование собственной кожи пациента. Проводится, если дефекты кожи занимают не более 35–50% от всего тела. Со здоровой части спины или ноги срезают тонкий слой кожного покрова и пересаживают его на травмированную область.
В этом способе особенно сложен процесс реабилитации. Согласно исследованиям, после устранения аутодермопластикой до 10% ожогов первой степени, от 55 до 62% ожогов второй степени и от 30 до 40% ожогов третьей степени развиваются келоидные и гипертрофические рубцы.
Именно они являются самыми проблемными и чувствительными из возможных шрамов, поскольку в процессе развития доставляют неудобство человеку: эстетически портят внешний вид, вызывают зуд, покраснение, повышенную температуру в месте травмы. А гипертрофический рубец со временем еще и разрастается в размерах, захватывая здоровые участки кожи.
Назначается, если поврежденная кожа составляет более 50% от всего тела или при наличии противопоказаний к проведению аутодермопластики. При этом используется донорский, животный или синтетический кожный покров.
Проводится в немногих медицинских центрах, имеющих крупные научные подразделения. Для операции используется биологический материал, взятый у самого больного.
По срокам проведения и реабилитации дерматопластику разделяют на первичную и вторичную. Первичная проводится при госпитализации пациента, не дожидаясь регенеративных процессов в дерме. Вторичная трансплантация проводится через неделю, когда начинает формироваться грануляционная ткань из незрелых соединительных тканей.
Кроме этого, в хирургии существуют понятия свободной и несвободной пересадки кожи. В первом случае лоскут кожи полностью переносят на поверхность раны, а во втором — участок кожи имеет питательную ножку, обеспечивающую лучший заживляющий эффект.
При тяжелых ожогах и обширной площади поражения необходимо обращение к комбустиологу. Этот врач занимается лечением сложных травм и тесно сотрудничает с рентгенологом, анестезиологом, трансплантологом и другими специалистами.
Комбустиологи используют следующие методы работы:
- Лечение под повязкой. Ожог обрабатывают антисептиком и назначенными медикаментами, накладывают повязку. Бинты должны быть стерильны, обязательно менять их каждый оговоренный промежуток времени.
- Терапия в безбактериальной среде. Пострадавший с открытыми ожогами находится в специальном стерильном боксе. Этот метод применяется в случаях, когда невозможно наложить повязку либо по причине больших площадей раны, либо ее трудной доступности (промежность, лицо).
- Некроэктомия и работа со струпом. Гнойники и мертвые клетки удаляются с помощью хирургического вмешательства.
- Пересадка кожи. Ее принято считать завершающим этапом терапии. Проводится при больших площадях поражения, когда естественная регенерация клеток невозможна.
Эксперт в области хирургии знает десятки операций по трансплантации кожи. Однако во всех случаях за прооперированной частью тела необходимо тщательно ухаживать, чтобы избежать возникновения раны после пересадки кожи.
Узнайте какой способ коррекции рубцов и растяжек оптимален для вас!
врачу Светлане Викторовне Огородниковой.
врачу
Прогноз после метода лечения
Если операция проводится по показаниям, при условии устранения причин развития некрозов и трофических язв, то результаты кожной пластики очень хорошие. Правильно проведенная операция заканчивается успехом в 95% случаев. В послеоперационном периоде происходит постепенная замена пересаженной кожи своим эпидермисом, что проявляется в появлении небольших корочек, под которыми заметна молодая кожа.
Аутодермопластика может являться окончательным методом закрытия ран, если эта рана не находится на опорной поверхности или в области крупного сустава. В таких местах молодая кожа может повреждаться при нагрузке с образованием трофических язв. Для опорных и костных поверхностей лучше использовать полнослойную кожную пластику лоскутами на сосудистой ножке.
Основные показания и противопоказания
К показаниям для пересадки относят следующие состояния:
- ожоговые и другие термические повреждения кожного покрова;
- травматические раны;
- дефекты после хирургического удаления рубцовых образований, опухолей и пр.;
- диабетическая стопа, сопровождающаяся язвенными дефектами, плохо поддающимися лечению консервативными методами;
- операции по поводу лечения пороков развития рук и ног, а также слоновости.
Кожная пластика — «золотой стандарт» лечения ожоговых повреждений. Своевременная пересадка кожного покрова или использование искусственного раневого покрытия позволяет предупредить инфицирование раны, потерю плазмы, а также улучшить долгосрочные результаты терапии.
Хирургические вмешательства противопоказаны в случаях наличия у больного декомпенсации соматических болезней, повышения температуры тела или инфицирования раны. Операцию откладывают до устранения указанных состояний.
Программа наблюдения после метода лечения
Оперирующий хирург должен наблюдать пациента до полной эпителизации трофической язвы или раны, на которую была пересажена кожа.
В послеоперационном периоде могут назначаться препараты, которые уменьшают процесс рубцевания кожи в области пластики. Эти мази (Контратубекс) могут втираться в рану на протяжении 3-6 месяцев и способствуют формированию мягкого нежного рубца.
Окончательный исход операции по пересадке кожи зависит от течения сосудистого заболевания, которое послужило причиной образования трофической язвы или некротической раны. Поэтому основное наблюдение проводится за результатами сосудистого этапа лечения.
«Стратаграфт»: что дальше
«Маллинкродт» тестирует «Стратаграфт» в клиническом испытании StrataSOMA (NCT04765202) фазы II, проверяя его при более тяжелых термических ожогах, затрагивающих все слои кожи вплоть до нижележащих мышц (полнослойные ожоги — ожоги 3-й степени): «Стратаграфт» накладывается поверх аутодермотрансплантата.
Предшествовавшее клиническое исследование NCT03005054 фазы II лечения взрослых с вышеуказанными тяжелыми ожогами при помощи только «Стратаграфт» не подтвердило его терапевтической состоятельности.
В планах стоит проверка «Стратаграфта» на педиатрической популяции.