Периоральный дерматит
дерматит
Периоральный дерматит – хроническое заболевание кожи, характеризующееся ограниченной эритемой, на фоне
которой появляются папулы и папуло-пустулы, локализующиеся преимущественно вокруг рта (периоральный дерматит), или реже вокруг век (периорбитальный дерматит) или глаз (периокулярный дерматит). До недавнего времени заболевание считалось характерным преимущественно для женщин в возрасте 15-25 лет, в последние годы оно нередко встречается у детей. Разновидностью заболевания является гранулематозный периоральный дерматит, который гистологически характеризуется наличием гранулем в очагах поражения. Синонимами периорального гранулематозного дерматита являются лицевая сыпь Афро-Карибских детей, гранулематозный периорифициальный дерматит. Клиническая картина. Периоральный дерматит начинается с появления мелких дискретных или сгруппированных красноватых папул или папуло-пустул, локализующихся преимущественно вокруг рта, в носо-щечных складках, на щеках, переносице, вокруг глаз (иногда изолированно). Высыпания обычно располагаются симметрично, иногда односторонне, появляются постепенно, в течение нескольких недель или месяцев. Характерным признаком является узкий, диаметром около 5 мм, ободок здоровой кожи, непосредственно примыкающий к красной кайме губ. Выделяют особый «грануломатозный» вариант периорального дерматита, который наблюдается преимущественно у детей, характеризуется появлением папул розового, желтовато-коричневого цвета или цвета нормальной кожи, локализующихся в типичных для периорального дерматита местах лица. Иногда папулы склонны к слиянию. Имеются также сообщения о локализации очагов поражения на ушных раковинах, волосистой части головы, туловище, больших половых губах и конечностях. Субъективные ощущения у пациентов с периоральным дерматитов, как правило, отсутствуют; их беспокоит косметический дефект, ощущение легкого зуда, жжения и стягивания кожи, непереносимость увлажнителей и некоторых косметических средств. Изредка при грануломатозном периоральном дерматите отмечается блефарит или конъюнктивит. Эпидемиология. Впервые периоральный дерматит был описан в конце 1950-ых и 1960-ых. За прошлое десятилетие в Европейских странах количество таких пациентов сократилось, что объясняется уменьшением использования в лечебной практике сильных кортикостероидных гормонов на лице. Болеют преимущественно женщины молодого и среднего возраста (20-45 лет), редко наблюдается у мужчин и детей. Педиатрический периоральный дерматит одинаково часто втречается у мальчиков и девочек различных рас. Гранулематозный периоральный дерматит чаще всего наблюдается у детей в препубертатном возрасте. Иногда периоральный дерматит рассматривают как вариант розацеа, однако он отличается от типичной для розацеа локализаций сыпи; ее относительной мономорфностью; отсутствием феномена эпизодической эритемы и телеангиэктазий; периоральный дерматит развивается, как правило, в более раннем возрасте, чем розацеа. Этиология и патогенез заболевания точно не установлены. Основную роль в развитии периорального дерматита играют кортикостероидные гормоны (как фторированные, так и не-фторированные), используемые в форме мазей и кремов, иногда при ингаляциях (для лечения бронхиальной астмы) и приеме внутрь. Причиной периорального дерматита могут быть слабые кортикостероиды (гидрокортизон) и даже их кратковременное применение может вызвать болезнь. Кортикостероиды, назначаемые для лечения банальных косметических или воспалительных изменений кожи лица, становятся необходым для нее фактором и вызывают периоральный дерматит. Глазные кортикостероидные мази могут вызывать периорбикулярный дерматит. В некоторых случаях периоральный дерматит бывает связан с использованием фторированных зубных паст или зубных протезов. В этих случаях после излечения периорального дерматита повторное на значение этих паст не всегда приводит к рецидиву болезни. Поскольку заболевание встречается преимущественно у молодых женщин, не исключается патогенетическая роль половых гормонов. Этиологическая роль пероральных противозачаточных средств не установлена. В настоящее время считается, что периоральный дерматит не имеет отношения к розацеа, хотя он может иметь с ней определенное клиническое и гистологическое сходство, особенно при лечении розацеа кортикостероидными мазями («розацеаподобный дерматит»). Провоцирующими факторами являются инсоляции («светочувствительный себорреид»); нерациональное использование косметических средств («болезнь стюардесс»); губные помады, синтетические ткани и т. п. Лечение периорального дерматита. В обязательном порядке требуется отмена всех косметических средств и применявшихся ранее мазей, в особенности кортикостероидных препаратов. Остатки мазей необходимо с осторожностью удалить. После мытья лицо следует промокнуть (не тереть) полотенцем. В начальном периоде болезни рекомендуется назначение индифферентных пудр или охлаждающих кремов. Лекарственные препараты назначаются доктором. Прогноз. Периоральный дерматит обычно разрешается в течение нескольких недель или месяцев, хорошо поддается терапии антибиотиками; рецидивы не характерны. При длительном использовании кортикостероидных гормонов процесс, однако, может иметь длительное течение. Перед лечением необходима консультация специалиста — врача дерматолога.
Родионов А.Н., доктор медицинских наук, профессор.
| Запись на прием | Запишитесь на прием по телефону +7 (812) 600-67-67 или заполнив форму online — администратор свяжется с Вами для подтверждения записи |
«ЮНИОН КЛИНИК» гарантирует полную конфиденциальность Вашего обращения.
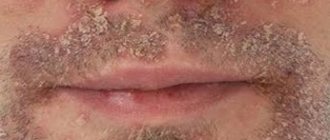
Причины появления прыщей вокруг рта
Не все специалисты сходятся во мнении, что это заболевание самостоятельно. Некоторые связывают его с аллергическим и себорейным дерматитами. Те же, кто склоняется к самостоятельному характеру заболевания, называют его также околоротовым и стероидным дерматитом. С этим недугом сталкиваются женщины и девушки от 18 лет и старше. Редки случаи заболевания у детей и мужчин. Точных провокаторов пока не обнаружено, но есть ряд причин, способствующих развитию недуга. В основном это ослабление защитных функций организма, которое происходит из-за влияния внешних факторов и внутренних проблем в организме.
Методы лечения демодекоза
Лечение демодекоза – процесс длительный. В среднем он занимает 4-6 недель, но в некоторых случаях может потребоваться несколько месяцев.
Сложность лечения демодекоза, в частности, в том, что наиболее эффективные средства против клеща довольно токсичны. Поэтому средства для лечения демодекоза подбираются индивидуально, в зависимости от степени поражения и состояния больного.
Лечение должно быть комплексным. Курс лечения включает в себя как местную, так и системную терапию.
Местная терапия
Местная терапия при демодекозе направлена на подавление активности клеща. Без применения средств местной терапии рассчитывать на успех лечения нельзя.
Системная терапия
Системная терапия при демодекозе предполагает меры по укреплению иммунитета и нормализации обмена веществ.
Записаться на прием Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Розацеа (розовые угри) — симптомы и лечение
Механизмы развития заболевания до сих пор изучаются и уточняются[1][9][10], но ключевая роль в патогенезе розацеа сейчас отводится нарушению сосудистого тонуса — ангионеврозу. В частности, в развитии преходящего и стойкого покраснения лица участвует медиатор брадикинин, уровень которого также повышается во время климакса, обусловливая характерные приливы. Такой же эффект можно наблюдать и во время реакции на психоэмоциональные раздражители[15], особенно у людей с неустойчивой психикой и особой склонностью к выраженным вегетативным проявлениям.
При розацеа отмечается выброс и других вазоактивных медиаторов воспаления — гистамина, серотонина и простагландинов.[8]
Некоторые исследования подтверждают, что изменения в микрососудистом русле также активируют особые белки — кателицидины[2], которые воздействуют на клетки внутренней оболочки сосудов (эндотелиоциты), а также могут влиять на местный иммунитет, вызывать воспаление. Отмечается, что у людей с розацеа уровень кателицидинов, а также ферментов-протеаз в коже лица резко повышен.
Чрезмерное ультрафиолетовое облучение[6] также способно изменять тонус сосудов в силу повреждающего воздействия на сосудистую стенку, что приводит к её атонии и повышенной хрупкости. Кроме того, при УФ-облучении происходит деградация волокон дермы, что также делает кожу более уязвимой к воздействию внешних факторов.
Розацеа, спровоцированная приёмом кортикостероидных препаратов местного действия (особенно фторсодержащих), имеет особый механизм развития. Дело в том, что при поверхностном залегании внутрикожных мелких кровеносных сосудов, сеть которых особенно хорошо развита на лице предрасположенных к розацеа людей, кортикостероидные препараты всасываются более интенсивно. Кроме того, их своеобразное “депо” на поверхности кожи образуется в расширенных фолликулярных устьях, через которые они проникают в сальные железы. Длительное применение стероидных препаратов ухудшает бактерицидные свойства кожного покрова, истончает эпидермис, что повышает вероятность проникновения патогенных микроорганизмов в более глубокие слои кожи с последующим развитием воспаления.
Воспалительные процессы при появлении папул и пустул стимулируются также бактерией Bacillus oleronius, которую выделяют клещи рода демодекс.[16] Кроме того, в образовании пустулёзных элементов сыпи и нарушениях со стороны органов зрения нередко задействован эпидермальный стафилококк.
Хроническое воспаление сопровождается функциональной недостаточностью мелких кровеносных и лимфатических сосудов лица, что приводит к развитию отёка (лимфедемы), фиброзным изменениям и утолщениям кожи.
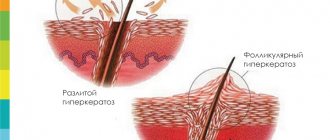
Основные патогенетические звенья розацеа
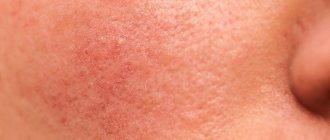
Внешний вид периоральных прыщей
Обычно пораженный участок кожи имеет светло-розовый или красный оттенок. Воспаления можно назвать небольшими узелками, в которых есть жидкость. Они могут группироваться или же располагаться отдельно друг от друга. Все вместе группы прыщей воспаляются и напоминают угревую сыпь. Как же отличить прыщи, появившиеся при дерматите вокруг рта? Они шероховаты, немного зудят, на коже присутствует постоянное ощущение стянутости. Однако, непосредственно вокруг губ, примерно на 3-5 мм высыпаний на коже нет. Эти признаки и отличают прыщики при околоротовым дерматите от розовых угрей и розацеа.
Если запустить болезнь и вовремя не приступить к ее лечению, она затронет новые участки кожи. Чтобы этого не допустить, нужно сразу же обращаться к дерматологу, иначе одной только его помощью будет не обойтись.