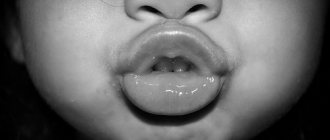
Симптомы и диагностика перфорации
Небольшая дырка в носовой перегородке может долгое время никак себя не проявлять. Но на ее фоне повышается риск присоединения инфекции или проблем с дыханием. Поэтому основными симптомами отверстия в носовой перегородке являются проявления осложнений, которые она вызывает. К ним относятся:
- Появление свистящего звука при вдыхании и выдыхании носом;
- Заложенность носа и затруднение дыхания;
- Чувство сухости, дискомфорт, реже – болезненные ощущения в носовой полости;
- Кровотечение из носа или гнойные выделения, часто с неприятным запахом;
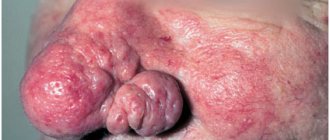
- Если перфорация носовой перегородки большого размера, будет заметно внешнее изменение формы носа (например, «седловидный нос», когда его спинка выглядит провалившейся).
Диагностировать наличие дырки в носовой перегородке может только врач после осмотра полости носа – риноскопии. Однако кроме обнаружения отверстия доктору необходимо провести дополнительные обследования и анализы (общий анализ крови, анализ на сифилис и т.д.), чтобы исключить повторное появление проблемы.
В нашей клиники вы можете сделать операцию по коррекции носовой перегородки. Подробные цены и стоимость смотрите здесь.
Перфорация перегородки носа (ППН) привычно считается довольно редкой патологией в практике врача-оториноларинголога. Однако по данным единственного известного эпидемиологического исследования, распространенность этого заболевания в популяции составляет 0,9% [1]. Чаще всего (примерно в 60% случаев) перфорации возникают после хирургических вмешательств на перегородке носа (ПН), когда происходят неизбежные во многих случаях разрывы лоскутов мукоперихондрия или отслойка (препаровка) тканей производится в подслизистом слое, а не между хрящом и надхрящницей [2—5]. Среди других ятрогенных факторов можно выделить такие как трансназальная интубация, криохирургические вмешательства и каутеризация кровоточащих сосудов на противоположных поверхностях ПН [6], а также длительная тампонада носа. Другие известные причины ППН — травма носа, гематома или абсцесс ПН [7—9], воздействие токсических веществ, употребление кокаина, обладающего мощным вазоконстрикторным и тромботическим действием. Все эти факторы снижают объем кровотока в слизистой оболочке ПН и приводят к нарушению трофических процессов в толще хряща [7, 9—11]. Среди лекарственных средств, которые могут при ряде ситуаций способствовать образованию ППН, можно выделить топические глюкокортикостероиды [12, 13]. Не следует забывать, что ППН может быть иногда единственным симптомом таких системных заболеваний, как ревматизм, болезнь Стилла, системная красная волчанка, болезнь Рейно, гранулематоз Вегенера и других системных васкулитов, а также сопутствовать хроническим воспалительным заболеваниям околоносовых пазух [10, 14]. Самостоятельную группу составляют так называемые «спонтанные» перфорации, когда причину развития заболевания четко установить не удается.
В последнем случае нарушение аэродинамических условий в полости носа, например при искривлении ПН, вызывает развитие явлений хронического атрофического ринита. Изменение направления струи вдыхаемого воздуха вызывает сухость слизистой оболочки и образование корок в полости носа, которые больные пытаются самостоятельно удалить, занося дополнительную инфекцию в уже травмированную слизистую оболочку полости носа. Присоединившаяся вторичная инфекция вызывает воспаление слизистой оболочки, затем некроз хряща и приводит к образованию перфорации [12, 15—17].
При наличии ППН струя вдыхаемого воздуха, распадаясь на мелкие потоки на уровне заднего края перфорации, вместо ламинарного приобретает турбулентный характер движения. Это еще более усиливает ее высушивающее действие, особенно в передних отделах, что ведет к увеличению перфорации, скудным, но регулярным, часто ежедневным кровотечениям, появлению головной боли, ощущению инородного тела и затруднению носового дыхания. При небольших размерах перфорации пациенты отмечают неприятный свистящий звук при вдохе [7, 18].
ППН отличаются по размерам, форме, локализации, наличию или отсутствию остова вокруг перфорации, состоянию краев, и в связи с этим вызывают различные симптомы у пациентов [5, 14, 16, 19]. Вид перфорации влияет на выбор тактики лечения. Щелевидные ППН в нижних и задних отделах, которые не вызывают жалоб, — так называемые «немые» перфорации — обычно не требуют хирургического вмешательства [20]. Перфорации в передних отделах ПН, которые приносят наибольшее беспокойство пациенту, как правило, требуют пластического закрытия хирургическим путем [3, 7, 15].
Симптомами ППН, заставляющими больного обратиться к врачу, являются частые носовые кровотечения, образование корок, сухость, иногда неприятный запах, затруднение носового дыхания, свист при дыхании, головная боль, а также косметические дефекты — ретракция колумеллы и западение спинки носа [3, 21].
Рассуждая о том, какие ППН не могут быть закрыты хирургическим путем, мы должны иметь в виду не только их большие размеры и отсутствие достаточного количества пластического материала (слизистой оболочки и хряща), но и те случаи, когда перфорация образовалась на фоне системных заболеваний или опухолевого процесса. Эффекта от хирургического лечения при этом ожидать не следует [15, 22, 23].
Цель данного исследования — ретроспективный анализ результатов выполненных операций по поводу ППН.
Пациенты и методы
В период 2005—2011 гг. в клинике болезней уха, горла и носа Первого МГМУ (ранее ММА) им. И.М. Сеченова нами обследованы 86 пациентов с диагнозом «перфорация перегородки носа». Среди них 22 пациента поступили для проведения биопсии слизистой оболочки с края ППН и исключения системных заболеваний, которые могли способствовать ее образованию (у 13 из них диагностирован гранулематоз Вегенера). Шести пациентам, у которых ППН образовались после ранее выполненной подслизистой резекции и не вызывали жалоб, были произведены только хирургические вмешательства по поводу сопутствующей патологии: радиоволновая редукция нижних носовых раковин (3), эндоскопическая полисинусотомия по поводу хронического синусита (2) и ринопластика — удаление горбинки спинки носа с ротацией кончика носа (1). Еще четырем пациентам с перфорацией диаметром более 3 см и жалобами на стойкое затруднение носового дыхания была выполнена подслизистая резекция искривленных отделов ПН, располагавшихся впереди или кзади от перфорации.
Остальным 54 (62,7%) пациентам в данной серии было выполнено пластическое закрытие ППН. В этой группе пациентов было 26 женщин и 28 мужчин в возрасте от 15 до 56 лет (средний возраст 32,1 года). У всех обследованных больных производили тщательный анализ жалоб, оценивали данные анамнеза, проводили эндоскопическое исследование полости носа с фото- и/или видеодокументацией выявленных находок, брали мазок с заднего края перфорации на микрофлору и чувствительность к антибиотикам, оценивали состояние полости носа и околоносовых пазух по данным компьютерной томографии. При подозрении на гранулематоз Вегенера проводился анализ на антинейтрофильные цитоплазматические аутоантитела (АНЦА), при спонтанных перфорациях во время операции выполняли биопсию слизистой оболочки и хряща с заднего края перфорации.
В качестве предоперационной подготовки пациенты самостоятельно промывали полость носа изотоническим раствором морской соли (препараты Аква ЛОР, Маример), закапывали или вводили на тампонах в нос персиковое масло или масляные растворы витамина А и Е, использовали мази с декспантенолом. Некоторым пациентам с размерами перфорации более 1 см и большим количеством кровянистых корок назначали аппликации метилурациловой мази. Симптомы заболевания на фоне консервативного лечения, проведенного перед операцией, несколько стихали, однако ни у одного пациента не было отмечено их полного исчезновения и значительного улучшения самочувствия, что не позволило отказаться от хирургического лечения.
Показаниями к пластическому закрытию ППН в наших наблюдениях явились перфорации, постепенно увеличивающиеся в размерах, с изъязвленными краями, которые проявлялись периодическими кровотечениями, ППН небольших размеров в переднем отделе, вызывающие свист при дыхании и также имеющие тенденцию к постепенному «росту», случаи, когда причина образования перфорации осталась невыясненной.
Сорока семи пациентам было проведено пластическое закрытие ППН эндоназальным доступом только местными тканями, у 4 пациентов дополнительно был использован лоскут слизистой оболочки из преддверия полости рта. В 3 случаях операция сочеталась с устранением седловидной деформации носа и была выполнена открытым ринопластическим доступом.
Методика операции.
Под комбинированным эндотрахеальным наркозом с инфильтрацией слизистой оболочки ПН раствором артикаина с адреналином (ультракаин форте) производили полупроникающий разрез в области каудального края четырехугольного хряща слева, который продолжали книзу и латерально по дну полости носа, параллельно краю грушевидного отверстия к месту прикрепления переднего конца нижней носовой раковины. При значительных размерах перфорации (когда по высоте размер ППН составлял более 1,5 см) по направлению к спинке носа разрез продлевали к нижнему краю треугольного хряща, вдоль него, до уровня
limen nasi
. Тупым и острым путем отсепаровывали мукоперихондрий до переднего края перфорации, затем поднадкостнично производили препаровку слизистой оболочки от нижнего края грушевидного отверстия по направлению к хоане, подготавливая таким образом мукопериостальный лоскут со дна полости носа. После окаймляющего разреза по краям ППН на максимальном протяжении отсепаровывали с обеих сторон мукоперихондрий и мукопериост от сохраненных отделов остова ПН, освежая при этом края перфорации. Остатки хрящевого остова и искривленные костные отделы резецировали с помощью ножниц и щипцов Блексли. Сформированные лоскуты слизистой оболочки перемещали со дна полости носа кверху, а с верхних отделов ПН — книзу. В результате перфорация становилась щелевидной, при этом важно добиться того, чтобы края ППН с обеих сторон сопоставлялись без натяжения. На края перфорации накладывали швы (викрил 4.0). Перемещение и ушивание лоскутов дополняли реимплантацией в область дефекта выпрямленных остатков четырехугольного хряща, в 2 случаях при недостатке пластического материала в самой ПН использовали хрящ ушной раковины (рис. 1 на цв. вклейке).
Рисунок 1. Основные этапы пластического закрытия перфорации перегородки носа (торцевой эндоскоп). а — полупроникающий разрез и отсепаровка мукоперихондрия до переднего края ППН; б — отсепаровка мукоперихондрия и мукопериоста за задним краем ППН; в — перемещение лоскутов и сопоставление краев ППН; г — резекция остатков четырехугольного хряща и костного остова; д — ушивание лоскутов; е — реимплантация выпрямленных отделов четырехугольного хряща в область дефекта. Обозначения: 1 — четырехугольный хрящ; 2 — перфорация диаметром 1,0 см; 3 — лоскут слизистой оболочки.
При больших размерах ППН и невозможности сопоставления краев перфорации в связи с недостатком слизистой оболочки с одной или с обеих сторон формировали ракеткообразный лоскут преддверия полости рта с основанием у нижнего края грушевидного отверстия. Такой лоскут (или лоскуты) проводили через сформированный канал в передние отделы полости носа и подшивали к слизистой оболочке краев перфорации, восполняя таким образом сохраняющийся дефект. В заключение накладывали швы на линию разреза, стараясь при этом не увеличивать натяжение лоскутов.
На ПН устанавливали силиконовые стенты и фиксировали их транссептальными швами (викрил 2.0). В полость носа устанавливали эластичные тампоны, которые удаляли через сутки. Для профилактики инфекционных осложнений во время операции внутривенно вводили 1,0 антибиотика из группы цефалоспоринов III поколения (цефтриаксон), в послеоперационном периоде инъекции антибиотика продолжали внутривенно или внутримышечно в течение 5—7 суток в той же дозе.
В послеоперационном периоде пациенты также получали симптоматическую терапию по показаниям: анальгетики, гемостатические препараты, дексаметазон в дозе 8—12 мг/сут внутривенно (при выраженном отеке тканей полости носа). Начиная со вторых суток после операции пациентам вводили гель солкосерил под стенты, 2—3 раза в день наконечником отсоса выполняли туалет носа, в полость носа устанавливали турунды с мазью, содержащей гидрокортизон, ланолин и оливковое масло. Все это время пациенты самостоятельно промывали полость носа изотоническим раствором морской соли. Стенты снимали на 12—14-е сутки после операции. На повторных визитах аналогичным образом выполняли туалет носа, при этом больные продолжали ирригационную терапию и при образовании корок самостоятельно вводили в передние отделы полости носа метилурациловую мазь или растительные масла.
При контрольных осмотрах через месяц и в более отдаленном периоде мы проводили повторное эндоскопическое исследование полости носа с фото- и/или видеодокументацией.
Результаты и обсуждение
После анализа анамнестических данных стало понятно, что у 31 (57,4%) пациента перфорация образовалась после предшествующих хирургических вмешательств на ПН. Три пациента (5,6%) связывали возникновение перфорации с ранее перенесенной травмой носа. У одного пациента (1,8%) ППН образовалась на фоне длительного использования интраназальных ГКС. У 19 (35,2%) пациентов причина образования ППН осталась невыясненной. Данные перфорации были отнесены в группу спонтанных. У всех больных исследуемой группы наличие ППН проявлялось клинически. Наиболее частыми жалобами у пациентов, оперированных по поводу ППН, были постоянное образование корок (96,2%), затруднение носового дыхания (46%), носовые кровотечения (22%), свист при дыхании (22%). По данным эндоскопического исследования, все перфорации локализовались в хрящевой части ПН, и их размеры составили от 0,3 до 2,7 см. В 52 случаях ППН имели округлую или овальную форму, в двух — щелевидную. Задний край перфорации у 41 (75,9%) пациента был изъязвлен. Хрящевой остов вокруг краев перфорации отсутствовал в большей степени у пациентов, которые ранее перенесли операцию на ПН.
В ходе микробиологического исследования мазков из полости носа в 46,6% случаев был получен рост Staphylococcus aureus
(105—108 КОЕ/мл), в 13,3% —
Staphylococcus epidermidis
(101—105 КОЕ/мл), в 6,7% —
Аcinetobacter lwoffii
(106 КОЕ/мл), в 6,7% —
Escherichia coli
(106 КОЕ/мл), в 6,7% —
Neisseria
spp. (104—106 КОЕ/мл), у 20% больных — сочетания различных микроорганизмов.
У 31 (62%) пациента данной группы наличие перфорации сочеталось с искривлением ПН, у 10 (18,5%) — с явлениями вазомоторного или гипертрофического ринита. Компьютерная томография была выполнена 26 оперированным. По данным этого исследования, у 7 (12,9%) пациентов ППН сочеталась с патологией околоносовых пазух: хроническим синуситом (5,55%), кистами верхнечелюстных пазух (3,7%), полипозным риносинуситом (3,7%) (рис. 2 на цв. вклейке).
Рисунок 2. Варианты сочетания перфорации перегородки носа с другой ЛОР-патологией. КТ, аксиальная проекция. У 4 (7,4%) больных помимо этого присутствовала седловидная деформация спинки носа, у 4 (7,4%) пациентов отмечалось наличие синехий полости носа, образовавшихся после предыдущих хирургических вмешательств, у 1 (1,85%) при обследовании диагностирована недостаточность клапана носа. В этой связи в дополнение к пластическому закрытию ППН этим пациентам одномоментно выполнялись подслизистая вазотомия нижних носовых раковин или подслизистая остеоконхотомия, ринопластика, иссечение синехий полости носа, коррекция клапана носа, а также эндоскопические операции на околоносовых пазухах (см. таблицу).
В результате выполненных операций у 34 (63%) пациентов отмечено полное закрытие ППН (рис. 3 на цв. вклейке),
Рисунок 3. Эндоскопическое исследования полости носа (торцевой эндоскоп). у 17 (31%) — ее уменьшение, у 3 (6%) — незначительное увеличение размеров перфорации. Уменьшение размеров ППН и смещение ее кзади мы также считали удовлетворительным результатом, так как в этом случае происходила реэпителизация ее краев и практически полностью исчезали симптомы заболевания, которые беспокоили пациентов до операции. Во всех случаях в отдаленном послеоперационном периоде наблюдения, в сроки от одного месяца до полугода, пациенты отмечали улучшение общего самочувствия, улучшение носового дыхания, исчезновение или, в тех случаях, когда перфорация сохранялась, уменьшение имевшихся до этого жалоб.
В случаях, когда перфорация возникала после предшествующих вмешательств на ПН или травм носа, полное ее закрытие наблюдалось у 26 (76,4%) пациентов из 34, у 7 (20,6%) ППН уменьшилась в размерах и сместилась кзади. В 1 (3,0%) наблюдении на фоне вирусной инфекции в послеоперационном периоде ППН незначительно увеличилась в размерах. В 19 случаях спонтанных перфораций успешный результат операции наблюдался в 7 (36,8%) из них, когда перфорация закрылась полностью, и в 10 (52,7%), когда она уменьшилась в размере, сместившись кверху и/или кзади. У 2 (10,5%) пациентов отмечалось некоторое увеличение ППН. Отмечено, что в тех случаях, когда ППН закрывалась не полностью, изначально она имела размеры около 1,5 см по высоте и более 2,0 см в длину. В одном случае спонтанная перфорация, несмотря на ее небольшие размеры — 0,3 см, увеличилась до 0,5 см. Таким образом, полное закрытие спонтанных ППН наблюдается в меньшем проценте случаев по сравнению с посттравматическими перфорациями. Это может быть связано с тем, что у данной группы пациентов выше обсемененность слизистой оболочки полости носа Staphilococcus aureus
, более выражены явления атрофического ринита. Также нельзя исключить влияние неизвестных нам факторов, в частности и послуживших возникновению ППН.
В образцах слизистой оболочки, взятых с заднего края ППН, выявлялись признаки хронического воспаления, явления склероза, акантоза и некроза ткани. В биоптатах четырехугольного хряща было отмечено его дистрофическое строение.
Ретроспективно анализируя результаты недостаточно эффективных операций, можно выявить возможные причины рецидивов ППН после попытки их пластического закрытия:
— наслоение вирусной инфекции — эта причина отчетливо просматривалась у 2 (3,7%) пациентов, у которых перфорация образовалась вновь уже в раннем послеоперационном периоде, несмотря на идеально выполненное ушивание краев перфорации;
— возможное персистирование стафилококковой инфекции в полости носа;
— наложение транссептальных швов в случаях, когда края перфорации не удавалось адекватно ушить обычными узловыми швами из-за чрезмерного истончения и рыхлого строения лоскутов слизистой оболочки;
— большой размер стентов, слишком тугая тампонада полости носа, вызывающие дополнительное натяжение краев перфорации и прорезывание швов.
Выводы
1. По нашим данным, в 62,7% случаев наличие ППН является показанием к хирургическому лечению. От попытки пластического закрытия следует воздержаться в тех случаях, когда ППН не проявляет себя клинически, располагается в задних отделах и является следствием предшествующей операции на ПН.
2. По данным микробиологического исследования, у 46,6% пациентов с ППН из полости носа (с краев перфорации) высевается Staphylococcus aureus
.
3. Полного закрытия ППН удалось добиться у 63% оперированных пациентов. В случаях, когда не удается добиться полного закрытия, но ППН при этом уменьшается и смещается кзади, пациенты также отмечают улучшение самочувствия, уменьшение или полное исчезновение имевшихся до операции жалоб. Результат операции во многих случаях зависит далеко не только от техники операции, но и от ряда других причин, которые на данный момент остаются неизвестными.
Профилактика перфорации носовой перегородки
Отверстие или дырка в носовой перегородке может образоваться по следующим причинам:
- Травмы носа, не удаленная крупная гематома в области перегородки;
- Гнойные очаги с локализацией в области носовой перегородки;
- Инфекции, способствующие разрушению хрящевой ткани (в том числе сифилис, туберкулез);
- Злокачественные новообразования в области перегородки;
- Сухой атрофический ринит;
- Сахарный диабет;
- Злоупотребление сосудосуживающими каплями или спреями с кортикостероидами;
- Употребление некоторых видов наркотических веществ, которые принято вводить через носовые ходы;
- Системные заболевания, поражающие соединительную ткань (например, саркоидоз, системная красная волчанка);
- Осложнения хирургических операций в области носа.
Поэтому большое значение в профилактике перфорации носовой перегородки имеет своевременное лечение инфекций дыхательных путей (ринитов и синуситов), а также разумный подход к выбору хирурга при необходимости пластики носа, применение капель и прочих лекарственных средств только в строгом соответствии с рекомендациями врача.
Эффективной профилактике этой проблемы также способствуют ежегодные профилактические осмотры у ЛОР-врача и ранняя диагностика и лечение хронических заболеваний (сахарного диабета и др.).
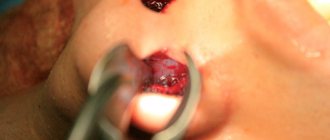
Когда возникает перфорация дна гайморовой пазухи
В обычной жизни перфорация невозможна, она всегда становится осложнением каких-либо стоматологических манипуляций с верхними зубами. Прободения происходят при удалении корней, во время установки имплантов, при лечении пульпита. При этом источником неприятностей для человека может стать и грубое нарушение доктором тактики лечения, и особое строение черепа и анатомия зубов.
К примеру, риск для пациента возрастает многократно, если предварительная рентгенография выявила слишком малое расстояние между апексом корня зуба и дном гайморовой пазухи.
Также опасность подстерегает, если врач чересчур старается расширить корневые каналы либо пломбирует их с избыточным уплотнением. Пломбировочный материал, трансформируясь, способен выйти за пределы верхушки канальца, впоследствии пазуха перфорируется почти в ста процентах зарегистрированных случаев.
Прорыв может произойти и при установке штифта или внедрении имплантата. В последних случаях это всегда ошибка стоматолога. Подобная случайность значительно осложняет дальнейшие процедуры при выполнении протезирования. Кости челюсти пациентов, давно утративших зубы и поздно обратившихся за вживлением имплантатов, крайне уязвимы. Если зуб удален, процессы дистрофии тканей ускоряются. Врач обязан учитывать эту особенность, определяя размер штифта и выполняя предимплантационную подготовку.
Прободение также происходит во время резекции корня, если стоматолог не побеспокоился заранее тщательно изучить данные обследования пациента и не знает размера костной пластинки, которая разграничивает гайморову пазуху и воспалённую кисту на зубе. Неаккуратное движение – и происходит перфорация. Также ее способна вызвать операция по изъятию значительного объема челюстной кости.
Лечение перфорации носовой перегородки
Устранить отверстие в перегородке носа можно только хирургическим путем. То, как будет проводиться пластика перегородки, зависит от размера ее дефекта.
Если размер дырки в носовой перегородке составляет до 5 см, то осуществляется пластика перегородки с помощью закрытия отверстия лоскутом слизистой оболочки. Совсем мелкие отверстия могут быть убраны просто путем сшивания их краев.
Для устранения более крупных дефектов носовой перегородки используют искусственные имплантаты или трансплантаты собственных тканей пациента.
Важной задачей в лечении перфораций перегородки является не только восстановление её целостности, но и устранение причины появления этой проблемы. Если убрать причину полностью невозможно (например, при сахарном диабете и т.д.), следует соблюдать все рекомендации доктора по профилактике осложнений и повторного появления дефектов перегородки.
Диагностика патологии
Подтвердить диагноз может врач после осмотра
В первую очередь врач проводит осмотр перегородки с целью определения повреждений мягких и твердых тканей. Данная методика обследования называется риноскопия и проводится с помощью использования специального прибора риноскопа.
Также пациенту назначаются анализы крови и мочи для установления наличия инфекционного заболевания. Точный диагноз устанавливается на основе результатов осмотра и лабораторных исследований.
Повреждения могут носить различный характер. Нарушение целостности носовой перегородки возникают как вследствие применения лекарственных средств, таки и после хирургического вмешательства. При невозможности установить причину перфорации перегородки специалист назначает дополнительные исследования.
Консервативное лечение
Если у человека отсутствуют явные признаки перфорации и он не чувствует дискомфорт, особая терапия не нужна.
Антибиотики
Данная категория медикаментов используется только при наличии четкой уверенности в развитии бактериальной инфекции. При хроническом поражении носа показаны антибактериальные мази. К ним относят бактрацин и бактробан.
Увлажнение и очищение
При небольших размерах отверстия врачи советуют поддерживать в норме влажность слизистого покрова. Для этого используют специальные вещества. Также стоит смазывать нос средствами, которые содержат вазелин.
Если человек испытывает серьезный дискомфорт из-за появления корочек, врачи советуют почаще промывать нос. Для этого можно применять специальные вещества с содержанием морской воды. Также применяются смягчающие мази и другие препараты.
Причины
К ключевым факторам, которые приводят к перфорации перегородки носа, относят следующее:
- Хирургические вмешательства, которые проводятся неквалифицированными врачами (например, пластика носа).
- Инфекции, которые разрушают хрящ.
- Системные поражения соединительных тканей.
- Атрофический ринит.
- Травматические повреждения носа разного характера, отсутствие лечения гематом.
- Опухолевые образования в носу.
- Употребление наркотиков.
Одним из факторов появления перфорации является постоянное влияние токсинов на носовую полость. Это чаще всего наблюдается при воздействии вредных производственных факторов.
Осмотр носа при перфорации перегородки:
Профилактические мероприятия
Пациент не в силах предотвратить прободение гайморовой пазухи, а если подобное произошло, не сумеет преодолеть случившееся без помощи врача. Но опытный стоматолог вправе принять меры предотвращения нежелательного сценария. Для этого потребуется качественно провести предварительное обследование анатомических особенностей обратившегося в клинику человека и точно следовать методике врачебных манипуляций.
Причинив перфорацию, доктор обязан составить план лечения и довести пациента до благоприятного исхода. А человек, испытывающий тревожащие ощущения после удаления зуба, лечения пульпита либо в иных случаях, не должен терпеть и молчать. Своевременное обращение в клинику исключит развитие тяжких осложнений.
Последствия перфорации
Не стоит пациенту рассчитывать, что перфорация зарастет самостоятельно, нельзя воспринимать подобную рану поверхностно. Попытки самостоятельного лечения народными средствами, вскрытия свища на дому запрещены. Последствия неосторожного вмешательства выглядят зловеще:
- Утрата здоровых зубов в непосредственной близости к месту перфорации;
- Проникновение инфекции в прочие внутричерепные полости;
- Развитие абсцессов и флегмон с крайне тяжелыми последствиями для здоровья;
- Риск заболеть менингитом либо менингоэнцефалитом из-за близости головного мозга к воспаленным очагам внутри верхнечелюстной пазухи. С каждым актом чихания, находясь под большим давлением, патологическая флора разлетается внутри полостей и способна проникнуть в области, откуда легко поразить мозговые оболочки. Все это грозит летальным исходом.
Терапия застарелых перфораций, обросших свищевыми ходами, как правило, сложна и трудоёмка. Нередки рецидивы с новыми прорывами из пазухи к поверхности десны. Свищи – вовсе не безобидные образования, вылечить их непросто.