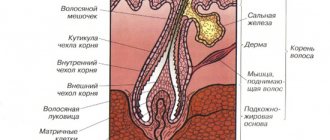
Что такое контагиозный моллюск
Это вирусная патология кожи, преимущественно возникающая у детей до 10-летнего возраста. Болезнь также встречается у молодых людей в возрасте 20-30 лет, в период наиболее активной половой жизни. Это заболевание характеризуется появлением полушаровидных узелков диаметром 2-5 миллиметра на коже или на слизистых оболочках.
Относительно распространенности этой инфекции показатели в разных странах отличаются от 1 до 22%. Точно определить уровень заболеваемости сложно, поскольку вирусом легко заразиться. Для этого достаточно всего лишь вступить в контакт с больным или вирусоносителем. Вирус некоторое время сохраняет активность и на поверхности предметов, поэтому заражение возможно и при использовании общих с больным вещей и предметов.
Контагиозный моллюск не считается опасным заболеванием. Оно не угрожает жизни и здоровью ребенка или взрослого. Наличие болезни, как правило, свидетельствует о сниженном иммунном статусе. Именно поэтому инфекция чаще всего поражает детей, у которых иммунитет только формируется. В группу риска также входят люди с врожденным или приобретенным иммунодефицитом.
Важно! Контагиозным моллюском можно заразиться повторно. У пациентов после болезни не формируется стойкий иммунитет, из-за чего возможна реинфекция. Минимизация рисков заражения, главным образом, связана с укреплением иммунитета и соблюдением профилактических мер.
Схожесть с другими болезнями
Контагиозный моллюск состоит из огромного количества элементов. Именно поэтому его очень легко спутать с другими кожными заболеваниями.
К ним относятся:
- Остроконечные кондиломы;
- Плоские бородавки;
- Микропапилломатоз вульвы;
- Гиперплазия сальных желёз;
- Перламутровые папулы полового члена;
- Сирингиомы.
В случае выявления одиночного большого элемента проводится дифференциальная диагностика с кератоакантомой базальноклеточным и плоскоклеточным раком кожи.
Причины контагиозного моллюска
Возбудителем заболевания являются вирусы семества ортопоксвирусов, относящиеся к семейству вирусов оспы. Вирус контагиозного моллюска обозначается аббревиатурой MCV (Molluscum contagiosum virus). Сегодня идентифицировано 4 разновидности таких вирусов, но самыми распространенными в человеческой популяции являются вирусы MCV-1 и MCV-2. При этом, если первый встречается у взрослых и детей, второй — преимущественно у взрослых, поскольку передается при половых контактах. Характерные кожные проявления инфекции появляются в тех областях, куда проникал вирус. Чаще всего это конечности, лицо или половые органы.
Вирус контагиозного моллюска. Фото: PHIL CDC
Все вирусы оспы, в том числе и ортопоксвирусы, являются крупными ДНК-содержащими вирусами. Это значит, что уровень мутаций у таких вирусов намного ниже, чем у РНК-вирусов (например, вирусов гриппа). Связано это с тем, что при копировании генетического материала ДНК-вирусы используют ДНК-полимеразу, которая выполняет и редактирующие функции, очищая геном от мутаций.
Инкубационный период у данной патологии составляет от одной недели и до нескольких месяцев. Чаще всего это 2-8 месяцев. У большинства взрослых и детей характерные симптомы образуются в указанный промежуток времени после заражения.
Важно! Больной контагиозным моллюском остается заразным до тех пор, пока не исчезнут все кожные проявления.
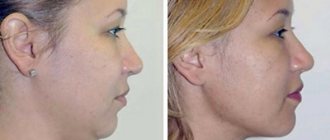
ТОП-5 методов удаления образования
Существует не одна методика, позволяющая за короткий период избавиться от данной проблемы. Давайте рассмотрим их более подробно.
Лазерное воздействие
Под действием лазерного луча кожа с моллюсковыми высыпаниями перегревается, что способствует уничтожению вирусов-возбудителей. Также происходит испарение повреждённых клеток.
Глубина проникновения лазера в кожные слои не более 5 мм, что не может причинить вред тканям по соседству.
Процедура абсолютно безопасна как для детей, так и для взрослых. Не вызывает никаких неприятных ощущений и боли. Осуществляется в стерильности и препятствует дальнейшему распространению вируса.
После того, как удалось избавиться от моллюсков на лице, стоит оберегать обработанные зоны первые 3 дня. Нельзя ходить в бассейн и баню, долго загорать на солнце или в солярии.
Использование жидкого азота
От такой напасти, как моллюски на лице, избавиться можно с помощью жидкого охлаждённого азота.
Путём заморозки содержимого папул происходит торможение процесса. На фоне чего повреждённые ткани распадаются.
Данная процедура безопасна и безболезненна, сохраняет в целости рядом расположенные здоровые клетки и не оставляет рубцов.
Таким образом рекомендуется убирать моллюски на лице у ребёнка. Лечение эффективное, а главное, одноразовое. В дальнейшем нет надобности, принимать никакие медикаментозные препараты.
Метод электрокоагуляции
Контагиозный моллюск уничтожается путём воздействия специального спрея-коагулятора с одновременным влиянием токов переменной частоты. Это разрушает патологические тельца и поражённые клетки дермы.
Для снятия болевого порога применяют местную анестезию. По завершении процедуры на обработанных участках остаются корочки, которые быстро подживают без следа.
Выскабливание папул хирургическим путём
Если пузырьков мало, то назначают хирургическое выскабливание. Ориентировочно за час до операции место с папулами смазывают анестезирующим кремообразным средством.
Затем сверху прикладывают стерильную повязку, которую непосредственно перед операцией убирают. Кожу обтирают и приступают к процедуре.
Для скобления папул задействуют специальный инструмент – кюретку или деревянный заострённый на конце шпатель. Иногда используют пинцет.
Когда все содержимое удалено, производят обработку кожного покрова йодом. В ходе процесса возможно кровотечение, что ведёт впоследствии к рубцеванию.
Избавление от папул химпрепаратами
Метод простой в исполнении, но довольно продуктивный. Подразумевает ежедневное нанесение на узелковую сыпь мазей и растворов, с антивирусным спектром действия:
- Фторурациловая или Оксолиновая мазь;
- Гели, содержащие Бензоил-пероксид;
- Третиноин;
- Имиквимод;
- Инфагель;
- Вартек;
- Кондилин;
- раствор трихлоруксусной кислоты;
- салициловая кислота.
Достаточно делать это дважды в день. Полное излечение наступает через 4-10 недель.
Накладывают средства точечно – исключительно на сами новообразования. При этом стараются не затрагивать живые ткани.
Способы заражения и провоцирующие факторы
Инфицирование вирусом происходит при контакте с больным или носителем вируса. Использование общих с больным вещей и предметов также представляет опасность, поскольку ортопоксвирусы некоторое время сохраняют свою активность на различных поверхностях. По этой причине дети часто инфицируются при посещении спортивных секций, где вероятность распространения инфекции особенно высока из-за большого скопления людей, которые пользуются одними и теми же спортивными снарядами. Контактные виды спорта (например, единоборства) также представляют опасность, поскольку при близком контакте вероятность передачи вируса увеличивается.
Детская секция дзюдо. Фото: nomadsoul1 / freepik.com
У молодых людей, ведущих половую жизнь, заражение чаще всего происходит при половом контакте. Как и у маленьких детей, у пожилых людей провоцирующим фактором заражения выступает ослабление иммунитета. ВИЧ-инфицированные, а также люди, страдающие атопическим дерматитом, находятся в группе риска. Одним из факторов развития заболевания служит длительный прием глюкокортикоидных препаратов и цитостатических средств, снижающих активность иммунной системы человека.
Важно! Если контагиозный моллюск передается половым путем, то многие ошибочно полагают, что защититься от вируса можно, пользуясь презервативом. Это большое заблуждение, поскольку презерватив эффективен только для защиты от инфекций, сосредоточенных непосредственно в области мочеиспускательного канала, в половом члене, сперме или влагалище. Полностью защититься же от таких половых инфекций, как контагиозный моллюск, сифилис или генитальный герпес при помощи презерватива невозможно.
Народные средства борьбы с моллюсками (4 рецепта)
Лечение моллюски на лице народными средствами возможно разными способами, на что есть немало эффективных рецептов. Они включают как по отдельности, так и в комбинации средства растительной и медикаментозной природы.
Наиболее перспективные варианты представлены в таблице:
| Подход | Фото | Инструкция |
| Чеснок | Измельчают чесночины до состояния кашицы и смешивают с размягчённым сливочным маслом. Придерживаются пропорции 1:1. Распределяют массу по марле и прикладывают к папулам, фиксируют лейкопластырем. Трижды в день меняют примочки на свежие. Можно протирать поражённые участки одним чесноком (разрезанной долькой). Курс лечения – неделя. | |
| Марганцовка | Марганцевым раствором осуществляют прижигание. | |
| Йод, перекись водорода, настойка календулы | Ватной палочкой наносят любое средство непосредственно на новообразования, стараясь не инфицировать здоровую кожу. Вокруг папул наносят медицинский спирт. Затем узелки аккуратно выдавливают и обрабатывают спиртом. Прижигают йодом, перекисью водорода или календулой. Одежду и постельное бельё желательно перестирать, чтобы исключить повторного заражения. После процедуры нельзя мочить ранки и каждый день проводить дезинсекцию йодом. Как только появятся корки, используют оксолиновую мазь. | |
| Сок чистотела | Смазывают сыпь свежевыжатым соком чистотела либо одуванчиков. Еще хорошо помогает эвкалипт. |
Симптомы
Главным симптомом кожной инфекции являются безболезненные узелки диаметром 2-5 мм с небольшой ямочкой в центре. Рассмотрим подробнее основные характеристики высыпаний и других симптомов.
- Высыпания имеют вид папул куполообразной формы. Поверхность папул может быть гладкой или восковой. Консистенция папул плотная, а с ростом новообразование смягчается. У больных с ВИЧ-инфекцией, а также у людей с ослабленным иммунитетом диаметр высыпаний достигать 10-15 мм.
- Папулы телесного, розового или более темного цвета. При надавливании из папулы выходит творожистое содержимое. Иногда на папулах отчетливо видны перламутровые разводы, как у жемчужины.
- Папулы образуются в местах проникновения вирусной инфекции — на различных участках тела. Часто они группируются в одну или две области, но возможно и диффузное распространение папул на определенном участке кожи. Нередко у людей с ослабленной иммунной системой высыпания затрагивают большие участки кожи.
- Высыпания безболезненны, однако область высыпания может воспаляться, что сопровождается зудом.
- Примерно в 10% наблюдений у больных в области поражения развивается экзема — воспалительное поражение кожи (дерматит).
- Папулы никогда не появляются на ладонях или подошвах. Очень редко высыпания образуются на слизистых тканях ротовой полости.
- Кожные новообразования при контагиозном моллюске растут медленно. Папула увеличивается в размерах, наполняется светлой творожистой массой, состоящей из клеток кожи, секрета сальных желез, а также мертвых лейкоцитов и самих вирусных частиц.
- Примерно на 12-й неделе папулы достигают пиковых размеров, после чего их рост прекращается. Затем новообразования постепенно отмирают.
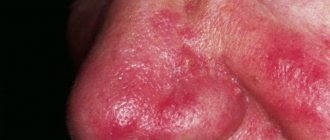
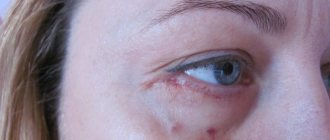
Рисунок 1. Высыпания контагиозного моллюска на лице. Источник: Ben Naafs/Community Eye Health/Flickr
Симптомы у женщин
У взрослых высыпания чаще всего затрагивают область гениталий. Связано это с преобладанием передачи инфекции при половом контакте. Для заражения вовсе не обязателен сам генитальный контакт, достаточно лишь соприкосновения с зараженным участком кожи партнера.
Чаще всего у женщин папулы образуются внизу живота, на бедрах, лобке или наружных половых органах.
Примечательно, что инфицированию особенно подвержены беременные женщины из-за естественного снижения иммунитета. Проявления при этом неотличимы от классической клинической картины заболевания. Вирус не несет угрозы жизни и здоровью плода. Однако при контакте малыша с инфицированной кожей матери ребенок рискует заразиться.
Симптомы у мужчин
У мужчин, как и у женщин, высыпания преимущественно располагаются в области гениталий. Это область паха, полового члена, внутренняя поверхность бедер. Мужчины чаще женщин натирают папулы об одежду, что приводит к высвобождению вирусных частиц и повторному заражению. Поэтому высыпание затрагивает не только область контакта с зараженным партнером, но и близлежащие участки.
Как инфекция проявляется у детей
Кожные проявления у детей, главным образом, затрагивают лицо, конечности и область груди. Высыпания не причиняют детям никаких неудобств, кроме эстетических, особенно, если они располагаются на лице. Папулы у детей не болят и очень редко вызывают зуд. Важно следить за тем, чтобы ребенок не расчесывал и не натирал места поражения. В противном случае произойдет вторичное инфицирование вирусом.
Важно! У детей высыпания крайне редко отмечаются в области половых органов. Если же у ребенка появились папулы на гениталиях, лобке, ягодицах или внутренней поверхности бедер, следует особо внимательно изучить обстоятельства возможного заражения, так как нельзя исключить сексуальное насилие.
Пути передачи
Чтобы максимально обезопасить себя, необходимо знать, какие пути передачи контагиозного моллюска распространены. В данном случае это:
- Бытовой контакт с болеющим человеком или с зараженными вещами. Обычно это личные вещи больного — например, полотенце.
- Половые контакты с инфицированным. Часто высыпания локализуются на гениталиях, в нижней части живота и на внутренней поверхности бедер.
- Передача от матери к ребенку. Это не частый, но все же вероятный вариант.
- Заражение в процессе нанесения татуировки — это происходит в ситуациях, когда инструменты нестерильны и мастер не соблюдает правила безопасности.
Если в ближайшем окружении есть человек с такой инфекцией, необходимо быть очень осторожным, поскольку пути передачи контагиозного моллюска довольно простые.
Виды контагиозного моллюска
Общепринятой классификации для контагиозного моллюска не существует. При этом, помимо «классических» папул, выделяют атипичные формы высыпаний. К таковым относятся:
- гигантские моллюски, размер которых составляет 3 см и более;
- кистозные моллюски — появление кист (полостей, со стенкой и содержимым) вместо папул такого же размера;
- изъязвленные моллюски — вместо узелков появляются небольшие участки эрозии, которые впоследствии превращаются в кровоточащие язвочки;
- моллюски в виде угрей или бородавок;
- пендикулярные моллюски — новообразования расположены на тонкой ножке над кожей.
В зависимости от распространенности поражений выделяют две формы заболевания:
- Локализованная — поражается только определенный участок тела, например, лицо, область гениталий, верхние или нижние конечности.
- Генерализованная — высыпания наблюдаются на значительной поверхности тела. В некоторых случаях новообразования отмечаются по всему телу.
Формы
Основная форма контагиозного моллюска у детей или взрослых — типичная. Она имеет описанные выше симптомы.
Встречаются и атипичные (очень редкие) формы, например:
- Ороговевающие моллюски. В этом случае кожа на высыпаниях сильно шелушится, сходит с поверхности чешуйками.
- Кистозные моллюски. Там, где сразу образовывается узелок, впоследствии вырастают кисты.
- Гигантские моллюски. Такие высыпания могут разрастаться до трех сантиметров в диаметре и даже больше.
Это далеко не все формы атипичных контагиозных моллюсков, но риски столкнуться с ними минимальны.
Лечение контагиозного моллюска
Источник: Детская клиника Фентези
Перед началом лечения проводится диагностика, которая в отношении контагиозного моллюска не представляет сложности. Диагноз устанавливается на основании внешних проявлений заболевания. При атипичных формах применяют специфические лабораторные тесты для выявления вирусных частиц. Это окрашивание содержимого узелков по Романовскому-Гимзе, Папаниколау или Райту. Инструментальную диагностику при контагиозном моллюске не применяют.
Специфического лечения от контагиозного моллюска не существует. Лечение направлено на скорейшее устранение кожных образований. Болезнь лечат в амбулаторных условиях у врача-дерматолога.
Проводится лечение контагиозного моллюска не всегда, поскольку в течение 6-18 месяцев папулы “проходят” самостоятельно. К лечебным мероприятиям прибегают исходя из эстетических соображений, а также при тяжелом течении болезни (когда высыпаниями поражена значительная часть тела) и при инфицировании пациентов из групп риска (люди с ВИЧ и ослабленной иммунной системой).
Медикаментозное лечение
Лекарственная терапия малоэффективна. Тем не менее, для устранения папул применяют салициловую кислоту в качестве наружного средства. Заживлению высыпаний при данном заболевании также способствуют местные препараты с ретиноидами (в частности, третиноином).
Для устранения высыпаний применяют кантаридин — яд, содержащийся в гемолимфе некоторых видов жуков. В настоящее время кантаридин применяют в качестве кожно-нарывного средства. В частности, на папулу контагиозного моллюска наносится одна капля кантаридина. При этом на месте нанесения могут возникать волдыри. В Российской Федерации кантаридин пока не зарегистрирован, применять его нельзя.
В лечебных целях используют и цитостатические препараты (подофиллотоксин) и гидроксид калия. Однако эффективность этих препаратов, равно как и вышеупомянутых, при контагиозном моллюске крайне низка.
Противовирусные препараты
Поскольку контагиозный моллюск — вирусное заболевание, то логично предположить, что в лечении могут помочь противовирусные препараты. К сожалению, и здесь имеющийся арсенал противовирусных препаратов оказался бессилен перед вирусом контагиозного моллюска. Некоторые врачи назначают таким пациентам ацикловир и оксолиновую мазь, однако эти средства в отношении вируса контагиозного моллюска малоэффективны. В настоящее время противовирусные препараты, действующие непосредственно против вируса контагиозного моллюска, пока не разработаны.
Иммуномодуляторы
Некоторые врачи могут назначить пациентам иммуномодулирующие и иммуностимулирующие препараты. Например, это имиквимод — препарат, усиливающий местный иммунитет; назначаются также и местные препараты с индукторами интерферонов — белков, обладающих противовирусной активностью. При этом исследований, подтверждающих эффективность таких препаратов при контагиозном моллюске, нет.
Таким образом, в лечении контагиозного моллюска медикаменты и народные средства либо малоэффективны, либо бесполезны. Эффективным способом устранения высыпаний являются методы прямого удаления папул.
Хирургическое лечение
Для удаления папул контагиозного моллюска применяются следующие хирургические методики:
- Криохирургия — лечение при помощи жидкого азота. На папулу в течение нескольких секунд воздействуют жидким азотом, что приводит к ее глубокой заморозке и разрушению. Поскольку с течением времени могут образоваться и новые папулы, то пациенту придется пройти несколько сеансов криотерапии. Среди недостатков такого лечения — болезненность процедуры. Поэтому ее не применяют для лечения маленьких детей. Кроме того, после воздействия жидким азотом могут образоваться волдыри, а затем и малозаметные рубцы.
- Эвисцерация — вылущивание папулы при помощи тонкого пинцета. Преимущества метода в том, что удаленная папула не разрушается, а значит, ее можно отправить на лабораторное исследование.
- Кюретаж — удаление высыпаний при помощи кюретки. Это инструмент, напоминающий длинную металлическую вилку с петлей вместо зубьев. Эта методика болезненна, а после удаления могут образоваться рубцы. Как правило, кюретаж используют при незначительном количестве папул. Если высыпаний много, то кюретаж малоэффективен, поскольку после процедуры существует большой риск появления новых высыпаний.
- Лазерная терапия — воздействие лазером на папулы контагиозного моллюска. Как правило, для лазерного удаления папул хватает и одного сеанса, но у некоторых пациентов высыпания могут сохраняться, что требует повторного лечения спустя 2-3 недели.
- Электрокоагуляция — удаление кожных образований методом электрического прижигания. Для этого используется электрокоагулятор — прибор, подающий высокочастотный ток. Под действием тока разрушают белки папулы, что приводит к ее разрушению.
Контагиозный моллюск является кожной вирусной инфекцией, которая обычно наблюдается у здоровых детей и детей с ослабленным иммунитетом. Инфекция вызвана вирусом контагиозного моллюска семейства Poxviridae. Контагиозный моллюск проявляется в виде единичных или множественных мелких белых или телесного цвета папул, которые обычно имеют углубление в центре. Углубление не всегда может быть у детей младшего возраста, и, вместо этого, папулы могут иметь вид угревой сыпи. Повреждения различаются по размеру (от 1 мм до 1 см в диаметре) и безболезненны, хотя отдельных пациентов может беспокоить зуд в области высыпаний. В среднем на теле появляется до 11-20 папул и часто болезнь склонна к спонтанному разрешению. Тем не менее, у пациентов с ослабленным иммунитетом контагиозный моллюск может быть тяжелой инфекцией с сотнями папул на теле. Обширные ивысыпания указывают на позднюю стадию иммунодефицита.
Высыпания контагиозного моллюска обычно начинаются на ограниченном участке кожи, хотя инфекция может распространяться на другие части тела — например, половые органы, промежность, лобок и окружающую кожу – путем аутоинокуляции. Контагиозный моллюск может передаваться половым путем, в связи с чем следует учитывать насилие над детьми при генитальных или промежностных локализациях. Но, как правило, наиболее распространенным путем переноса инфекции на половые органы является аутоинокуляция.В большинстве случаев, передающийся половым путем моллюск проявляется в виде папул, локализующихся исключительно на половых органах. Испанское исследование показало, что передача контагиозного моллюска половым путем увеличилось с 1987г. по 2007г. в три раза.
Редко, контагиозный моллюск может также распространяться с гениталий на полость рта, конъюнктиву и роговицу что чаще происходит во время орально-генитального секса. Последний сценарий может привести к хроническому конъюнктивиту или поверхностному точечному кератиту, что усложняет лечение поражений в орбитальной области. Вокруг папул у некоторых больных может развиваться экзема, что наблюдается у более 30% пациентов и, главное, повышает риск аутоинокуляции при расчесывании экзематизированных частей с распространением вирусных частиц на другие участки тела. Хронический конъюнктивит и экзема, вызванные контагиозным моллюском склонны к спонтанному разрешению. Ранее существовавшая экзема может также предрасполагать детей к инфекцированию вирусом. 62% детей с контагиозный моллюск в Австралии страдали экземой.
КМ передается при тесном физическом контакте с инфицированным человеком или через используемые им предметы. В одних только Соединенных Штатах в 1990-х годах было зарегистрировано 280000 посещений пациентов в год по поводу контагиозного моллюска.В то время как данные ограничены, несколько исследований показали, что во всем мире распространенность составляет 5%-7,5% среди детского населения, но число КМ увеличивается до 5% -18% среди ВИЧ- положительного населения и даже достигает 30% среди при синдроме приобретенного иммунодефицита (СПИД) у пациентов с CD4 + ниже 100 / мл. Инфекция наблюдается также при более высокой частоте в определенных географических районах с тропическим климатом, таких как Конго, Фиджи и Папуа-Новая Гвинея, где заболеваемость может приближаться к 20% детского населения. Не известно, то ли это увеличение распространенности обусловлено генетической восприимчивостью этих групп населения к инфекции КМ или же КМ становится более вирулентным в тропических условиях.
Инфекция у иммунокомпетентных пациентов, как правило, самоограничивается и разрешается самостоятельно в пределах 6 — 9 месяцев. В одном исследовании сообщалось спонтанное разрешение у 94,5% больных в течение 6,5 месяцев после первичного инфицирования. Кроме того, то же самое исследование показало, что 23% участников исследования были вылечены в течение одного месяца после первой консультации у дерматолога. Следует подчеркнуть, что спонтанное разрешение в первую очередь происходит у иммунокомпетентных пациентов. В отличие от этого, люди с подавленной иммунной системой часто страдают устойчивыми формами КМ, который напрямую коррелирует с уровнем иммунодефицита.
Биология и патогенез контагиозного моллюска
КМ является одним из самых крупных человеческих вирусов. Он относится к роду Molluscipoxvirus и содержит двухцепочечную ДНК 200-300 нм в длину. Геном ковалентно связан с обоих концов и кодирует излишние, повторяющиеся последовательности на обоих концах. Рестрикционная эндонуклеаза используется для отличия между четырьмя видами контагиозного моллюска — КМ-1, КМ-1a, КМ-2, и КМ -3 — которые все, кажется, вызывают очень похожие проявления заболевания. Из них наиболее распространён MCV-1, а MCV-2 обычно проявляется у взрослых и часто передается половым путем. Геном КМ-1 был полностью секвенирован и были определены некоторые новые генные продукты, участвующие в патогенезе и уклонении от иммунной системы: MC54L, MC148, MC013L, MC159 и глутатионпероксидаза.
Белок MC54L предотвращает воспаление путем связывания провоспалительного цитокина человеческого интерлейкина-18. 20 MC148 способствует репликации вируса, предотвращая дифференциацию инфицированных кератиноцитов. MC159 взаимодействует с Fas (CD95 членом семейства рецепторов фактора некроза опухоли), фактор фактора некроза опухоли (ФНО), и ФНО, связывается с апоптозиндуцирующим лигандом (TRAIL), чтобы ингибировать апоптоз.MC80R, главный комплекс гистосовместимости (МНС) класса I гомолог, сталкивается с хостом презентации пептидов, специфичных для КМ и ингибирует клеточную цитотоксичность инфицированных клеток. Наконец, инфицированные клетки экспрессируют глутатионпероксидазу, чтобы предотвратить лейкоцитов-опосредованное окислительное повреждение. В совокупности эти вирусные генные продукты могут не поддерживать активную инфекцию, пока иммунная система хозяина постепенно преобладает.
КМ попадает в кожу через небольшие ссадины; это объясняет, почему КМ часто встречается у лиц с экземой и атопией, которые, как правило расчесывают воспаленные участки на коже. Далее КМ проникает в нижние слои эпидермиса и начинает репликацию, распространяясь в эпидермисе.
По разным оценкам инкубационный период колеблется от 14 дней до 6 месяцев. Когда активная инфекция начинается, эпидермис гипертрофируется, распространяясь в подлежащую дерму. По мере прогрессирования инфекции, количество вирусов нарастает, заставляя клетки сосочкового слоя мигрировать вверх в то время как гиперплазия клеток базального слоя одновременно способствует замене ими мигрирующих клеток сосочкового слоя. Вирусные структуры редко наблюдаются в базальном слое и структура базальной пластинки остается неизменной.Гипертрофированные клетки эпидермиса выступают над кожей и образуют характерную опухоль наблюдаемую при контагиозном моллюске в виде папулы.
Диагностика
Морфологические проявления КМ в большинстве случаев достаточно типичны, чтобы установить клинический диагноз.Тем не менее, в некоторых случаях диагностика может быть более сложной. Используя лупу или дерматоскопом визуализируется характерная центральное углубление, часто помогающее в диагностике.Если увеличение элемента КМ не позволяет установить заключительный диагноз, врач может провести биопсию пораженного участка и провести либо гистологические исследования или методы полимеразной цепной реакции (ПЦР). Гистопатология обычно демонстрирует эпидермальную гиперплазию с образованием кратера, заполненного вирусами КМ. Вирусы КМ определяются как огромные (до 35 мкм) дискретные яйцевидные интрацитоплазматические тельца — включения, большие ацидофильные зернистые массы, отодвигая ядро и многочисленные гранулы кератогиалина в сторону.Хотя идентификация вируса КМ является убедительной для диагностики, обнаружение вируса может быть затруднено в некоторых уплотненных воспаленных очагах. Интактные элементы КМ отображают небольшое воспаление в то время как разрушенные элементы показывают смешанную воспалительную реакцию, характеризующуюся мононуклеарными клетками, нейтрофилами и многоядерными гигантскими клетками. С помощью электронной микроскопии можно увидеть вирионы в форме кирпичей. Контагиозный моллюск может напоминать клиническую картину при другим расстройствах. Редко, они могут быть спутаны с бородавками и, если расположены на половых органах, могут быть ошибочно приняты за кондиломы, вызываемые папилломавирусной инфекцией.Гигантские узелки КМ могут напоминать базальноклеточную эпителиому, кератоакантому, обыкновенные бородавки, кондиломы или бородавчатую дискератому.
Клиническое ведение
Почти у всех иммунокомпетентных лиц контагиозный моллюск является самоограничивающейся болезнью, которая спонтанно разрешается, как правило, без рубцов. Разрешение этой инфекции без терапевтического вмешательства является одной из стратегией лечения, что также минимизирует расходы на здравоохранение.Независимо от того, требуется ли лечение, очень важно, чтобы врач информировал пациента о необходимости избегать посещения бассейнов, где купаются здоровые люди, не давать личные предметы гигиены здоровым лицам (полотенце, одежда и др., у детей личные игрушки), избегать физического контакта с другими людьми.
Терапевтическое вмешательство в лечении контагиозный моллюск предназначено только для ускорения процесса ликвидации. Систематический обзор в 2009 году показал, что нет достаточных доказательств, чтобы поддержать использование любого лечения как окончательно эффективного. Тем не менее, для быстрого разрешения ограниченных поражений клинический опыт выступает за использование выскабливания, криотерапии, и некоторых местных средств.Таким образом, пациент, возможно, пожелает обратиться за лечением по целому ряду причин, в том числе: уменьшение зуда, минимизация аутоинокуляции, а также передача инфекции другим, решение косметических проблем, предотвращение образования рубцов, вторичной инфекции или кровотечения из поражений.Пациенты с передаваемым половым путем КМ должны получать лечение на ранней стадии, чтобы предотвратить распространение инфекции на будущих сексуальных партнеров.Быстрое лечение также показано для ослабленных иммунитетом пациентов, у которых инфекция может стать серьезной.
До начала лечения, врач должен провести осмотр кожи всего тела, чтобы выявить все повреждения. Отказ от лечения всех повреждений может привести к дальнейшему распространению инфекции и аутоинокуляции. Кюретаж, криотерапия, и кантаридин считаются методами терапии первой линии в связи с их популярностью и установленной эффективностью для разрешения ограниченных поражений. Кюретаж предполагает физическое удаление поражений с использованием кюретки и является предпочтительным выбором лечения в Нидерландах. Неэффективность лечения часто встречается при обширных поражениях и сопутствующем атопическом дерматите. Для уменьшения боли и дискомфорта, связанных с процедурой выскабливания, которая может вызывать стресс у некоторых детей, используют местные анестетики.
Криотерапия представляет собой использование ватного тампона, смоченного в жидком азотес экспозицией для каждого элемента от 6 до 10 секунд. В исследованиях показано преимущество метода криотерапии перед кремом имиквимод. Однако, криотерапия также имеет достаточно побочных эффектов, таких как боль, образование пузырей, депигментаций и мягких рубцов.
Кантаридин — самый популярный метод лечения среди американских дерматологов, наносится непосредственно на поражения, как правило, ватным тампоном. Для предотвращения дальнейшей аутоинокуляции или передачи место нанесения кантаридина должно затем быть покрыто повязкой с последующим смыванием кантаридина водой с мылом через 2 — 6 часов после нанесения.Лечение можно повторять через каждые 2-4 недели и оно противопоказано при наличии поражений, расположенных на лице, половых органах или перианальной области. Ретроспективное исследование показало, что 90% детей, получавших кантаридин при КМ достигли полного излечения. Среднее число посещений пациентов для достижения полного излечения составило 2,1. Около 95% родителей детей, участвующих в исследовании заявили, что они удовлетворены лечением и были бы готовы, чтобы их ребенка снова обрабатывали кантаридином.Побочные эффекты включали кратковременное жжение, эритему, боль и зуд.
В литературе были описаны некоторые виды терапии второй линии, в том числе (но не ограничиваясь ими): Имиквимод, sinecatechins мазь, подофиллин, гидроксид калия, салициловая кислота, топические ретиноиды, оральный циметидин, импульсные лазеры на красителях и нитрат серебра. Однако, эффективность этих методов лечения является спорной. В своих обзорах Ван дер Воуден и соавт (2009г.) и Браун и соавт. (2006г.) проанализировали сравнительные исследования с участием вышеупомянутых методов лечения второго ряда. У пациентов с иммунодефицитом моутт развиваться серьезные, постоянные инфекции не только КМ, но и условно-патогенных микроорганизмов.
Процедуры, которые приводят к образованию ран, такие как кюретаж, у них следует избегать, поскольку раны повышают риск дополнительного инфицирования. Вместо этого рекомендуется применение имиквимода 3 раза в неделю. Проведены исследования, позволившие добиться успешного сокращения генитальных поражений с использованием 0,05% геля ингенола мебутата в виде точечной обработки у пациентов, перенесших трансплантацию почки. У ВИЧ-положительных пациентов резистентные поражения иногда разрешаются только после начала высокоактивной антиретровирусной терапии (ВААРТ).
Регресс резистентных поражений у ВИЧ-положительных пациентов был достигнут за счет использования внутривенного цидофовира, нуклеотидного аналога дезоксицитидина монофосфата. Однако, системный цидофовир может быть токсичным для почек. В связи с этим в настоящее время изучается в качестве потенциального терапевтического агента топический цидофовир. Авторы одного из испытаний сообщили о достигнутом полном разрешении серьезного случая КМ на лице больного ВИЧ через 2 месяца после лечения топическим цидофовиром в виде 2% мази.
Пациенты с атопическим дерматитом подвергаются большему риску образования рубцов с увеличением числа поражений, поэтому им кюретаж не рекомендуется. Прежде, чем приступить к терапии КМ, врач должен провести лечение атопического дерматита топическими кортикостероидами и антигистаминными препаратами. Джавед и Тиринг в опубликованном отчете достигли полной ремиссии КМ у ребенка с атопическим дерматитом с помощью 0,015% геля ингенола мебутата. При этом наблюдался регрес и отдаленных необработанных элементов КМ. Ингенола мебутат был одобрен FDA США для лечения ороговевающего кератоза. Механизм препарата заключается в некротизации поражения, обусловленной нейтрофил-опосредованной, клеточной цитотоксичностью. Пациентов с периокулярными поражениями следует направлять к офтальмологу для дальнейшего лечения.
Заключение
В настоящее время нет утвержденной FDA терапии для КМ и нет широко распространенных стандартов медицинской помощи. Многие педиатры предпочитают спонтанное разрешение агрессивной терапии. Тем не менее, исследования должны по-прежнему проводиться в надежде найти ответ на подход к лечению этой детской инфекционной болезни. Кроме того, передаваемый половым путем, КМ должен рассматриваться не только в интересах пациента, но и для предотвращения заражения сексуального партнера. Самое главное в том, что стандартизированная терапия должна быть разработана для пациентов с ослабленным иммунитетом, которые могут сильно пострадать от генерализованного КМ как физически, так и психологически, особенно на лице и гениталиях.
Профилактика контагиозного моллюска
Источник: Jesselton Medical Centre
Специфической профилактики в отношении контагиозного моллюска не существует (вакцина против возбудителя пока не разработана). Основные меры профилактики подразумевают изоляцию больных во избежание заражения других людей. Для минимизации распространения инфекции врачи рекомендуют:
- изолироваться больным до полного выздоровления;
- соблюдать правила гигиены;
- проводить профилактические осмотры у детей дошкольного и школьного возраста;
- внимательнее относиться к своим половым партнерам — быстрый осмотр человека может помочь вам избежать заражения, а партнера замотивирует пройти обследование.
Как появляется заражение. Основные симптомы
Заражение вирусом происходит различными путями.
Возможен как результат полового акта, так и бытовое заражение.
Инкубационный период контагиозного моллюска длится от двух недель до нескольких месяцев.
После окончания этой стадии начинается проявление основных симптомов.
Клиника заболевания достаточно ярко выражена. Локализация контагиозного моллюска:
- наружные половые органы,
- зона бедер,
- ягодицы или же нижняя часть живота.
На здоровой коже возникают приподнятые узелки. Они обладают полушаровидной формой. По цвету совпадают с естественной окраской кожи или немного розовее ее, единичные или множественные.
В середине полусферы имеется вдавление, немного напоминающее человеческий пупок.
Узелки гладкие на ощупь и лишь слегка отличаются от естественного цвета кожи. Вокруг данных образований кожный покров обычно не меняется. Но иногда вокруг них воспаляется ободок. Особого дискомфорта человек особо не испытывает.
Существенное увеличение проявлений наблюдается уже, примерно, через 3 недели. А при незначительном надавливании выделяется творожистая пробка.
Стоит учитывать, что в большинстве случаев симптоматика может проходить сама собой через полгода. Клинические проявления – узелки плотного вида иногда легкого перламутрового оттенка.
Болезные ощущения могут и вовсе не наблюдаться. Зачастую это небольшие кожные высыпания, которые локализуются в определенных небольших зонах.
Подобные узелки могут иметь различные размеры. Это существенно осложняет диагностику. Но специалист сразу поймет, что это за проблема. Потому что симптоматика довольно специфична. Если надавить на проявление, появиться немного белесая жидкость.
В некоторых ситуациях пациенты сетуют на кожный зуд. При этом не стоит исключать риск появления бактериальной инфекции. Немногие знают, но симптоматика может проявляться несколько лет. Проявление этих пузырьков возможно в любом месте. Но на ладонях и ступнях подобные образования бывают редко. Чаще всего «зона обители» моллюска – лицо и шея.
Первый признак, который должен насторожить это небольшое уплотнение на коже. Потом возникают и другие узелки.
В случае небольших размеров они сливаются в единое уплотнение. Оно может быть размером в 1 см.
Поэтому не заметить его довольно сложно. Уже на этом этапе важно незамедлительно обратиться к доктору.
Что касается общего недомогания и повышения температуры, то такое встречается редко.
Любопытный факт: помимо внешнего вида и легкого зуда моллюск на коже не вызывает дискомфорта. Поэтому ребенок может не догадываться о своей болезни. После курса терапии не остается никаких шрамов на коже. Встречается лишь небольшая депигментация. В некоторых ситуациях встречаются воспаления кожи вокруг узелков. В связи с этим актуально использование антибиотиков.
Диагностика
Симптоматика довольно специфична, поэтому при появлении симптомов диагностика не составит труда. К примеру, сыпь с пупковидным вдавлением и корковидным содержимым типична для контагиозного моллюска.
Врач-дерматолог после осмотра узелков сразу может поставить правильный диагноз.
Крайне редко требуются дополнительные обследования. Для этого берется небольшое количество кожи из новообразования. Далее ее изучают под микроскопом.
Подобная биопсия биоптана досконально показывает все особенности болезни. Узелки контагиозного моллюска часто путают с похожими образованиями, что бывает при определенных болезнях.
Среди них такие образования:
- Плоские бородавки. Обычно они появляются на лице или обратной стороне кистей. Они небольшого диаметра, гладкие.
- Кератоакантомы – образования выпуклой формы. Они обычно полусферической формы и слегка красноватого цвета.
- Милиумами называют маленькие белые точки, расположенные в сальных железах кожных покрова. Они возникают, если выделяется чрезмерное количество плотного кожного сала. Оно не выделяется полностью из слоев кожи и начинается закупорка пор.
- При чесотке на коже возникают маленькие папулы розового цвета.
- Базальноклеточная карцинома действительно напоминает моллюск на коже. Они также легкого перламутрового оттенка и выступают над поверхностью кожного покрова. Основное отличие – единичное расположение. А вот «заразительный моллюск» как раз возникает во множественном количестве. Причем эти высыпания находятся рядом.
Но риск перепутать это заболевание с бородавками или с красным лишаем минимален.
Основные варианты передачи инфекции
Вирус, провоцирующий заболевание передается от одного человека к другому. Представители животного мира не являются носителями ортопоксвируса. Существует 3 основных варианта заражения:
- Из-за полового акта с уже зараженным человеком;
- через воду;
- контактно-бытовой способ.
Последний случай встречается чаще всего. Можно заразиться через тактильные прикосновения (объятия, поездку в общественном транспорте, массаж больного субъекта). Это и объясняет, почему именно дети часто лечатся от этого недуга.
Опосредованный контактный путь опасен, потому что человек не может быть уверен в том, что заражение не произойдет даже при отсутствии явных признаков (возможна инкубационная стадия).
Можно просто зайти в незнакомое помещение, сесть на диван и уже стать носителем вируса. Ведь он чудесно сохраняется в различных материалах. Поэтому необходимо проводить тщательную дезинфекцию в жилищных помещениях и местах общественного типа.
Другая ситуация – частая смена половых партнеров. В этом случае человек берет на себя ответственность за свое здоровье. Нужно понимать, что средства контрацепции не способны защитить от всех болезней.
В данном случае будет достаточно даже объятий, чтобы обеспечить себе проблемы со здоровьем. Хотя преимущественно очаги вируса располагаются в половых органах, поэтому презерватив все-таки может уберечь от заражения.
Водный путь часто не выделяют в отдельную группу. Фактически заражение происходит через воду, но вирусные частицы попадают в нее от зараженного субъекта. Поэтому многие специалисты склоняются к тому, что это тоже контактно-бытовой путь.
Подобный исход событий возможен при посещении бассейнов, саун и общественных пляжей.
Кроме того, у человека, уже ранее болеющего контагиозным моллюском возможно повторное самозаражение. Это случается при трении кожных покровов. Но вне зависимости от способа заражения клинические симптомы весьма схожи.
У некоторых людей присутствует иммунитет к этой инфекции.
Рекомендации по уходу за ребенком в период болезни
Во избежание распространения инфекции на другие участки тела следует придерживаться следующих рекомендаций:
- Накрывайте очаги поражения крошечными повязками.
- Часто мойте руки.
- Стирайте белье в горячей воде и проглаживайте горячим утюгом.
- Очищайте кожу ребенка раствором перекиси водорода.
Рис. 15. При контагиозном моллюске следует постоянно очищать и смазывать кожу антисептиками.