По данным Всемирной организации здравоохранения, с причиняющими боль заболеваниями костно-мышечной системы живет 20–33% людей во всем мире, а болезни опорно-двигательного аппарата являются второй по распространенности причиной инвалидности[1].
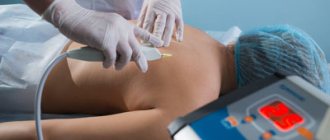
Такая ситуация вынуждает врачей искать новые способы лечения подобных болезней. Одним из них является внутрисуставный плазмолифтинг, или аутоплазмотерапия (в соответствии с номенклатурой медицинских услуг, утвержденной приказом Минздрава России от 13 октября 2022 года № 804н — внутрисуставное введение лекарственных препаратов). Выражаясь простым языком — это лечение собственной плазмой крови. Метод не только способствует купированию болевого синдрома, он снимает воспаление, улучшает подвижность сустава и ускоряет процесс восстановления хрящевой ткани в нем.
Реинфузия аутокрови Реинфузия аутокрови в область суставов может помочь в борьбе с болью и воспалениями. Подробнее
Технология плазмолифтинга была разработана сравнительно давно и изначально применялась в стоматологии, но в ходе исследований, проведенных российскими врачами, выяснилось, что собственная плазма пациента способна работать практически в любых тканях организма. Так плазмолифтинг вошел в арсенал травматологов и ортопедов[2].
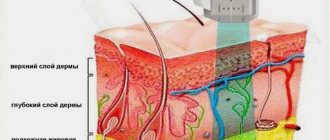
Суть плазмолифтинга заключается в том, что в поврежденные участки суставов вводят обогащенную тромбоцитами плазму крови пациента (PRP). Хрящевые ткани имеют очень слабую способность к самостоятельной регенерации, особенно у людей в преклонном возрасте, а введение плазмы запускает процесс восстановления — лечение идет гораздо быстрее и эффективнее. В тромбоцитах содержатся биологически активные вещества, которые стимулируют процессы заживления, так называемые факторы роста. Они активизируют фибробласты — клетки соединительной ткани, расположенные в глубоких слоях, заставляя их активно синтезировать эластин, коллаген и гиалуроновую кислоту. В результате у пациента заживают микротравмы, улучшается кровоснабжение, уменьшается боль, суставы становятся более подвижными, начинается процесс восстановления структуры костной ткани в месте трещин.
Плазму вводят непосредственно в сам сустав, а значит, метод работает адресно, не влияя на другие ткани и органы. Еще одна особенность плазмолифтинга в том, что он использует восстановительные ресурсы самого организма, полностью гипоаллергенен и не вызывает тех побочных эффектов, которые могут возникать в ходе лекарственной терапии.
Лечение артроза коленного сустава Внутрисуставное введение лекарственных препаратов может применяться при лечении артроза коленного сустава. Узнать больше
Кроме того, процедура плазмолифтинга имеет минимальную травматичность. Несмотря на то что метод инъекционный, боль при процедуре практически отсутствует, не возникает необходимости и в последующей реабилитации пациента. Буквально на следующий день после инъекции человек может возвращаться к привычному образу жизни.
Рекомендуем прочитать:
- Плазмолифтинг в ортопедии и травматологии
- Плазмолифтинг при лечении позвоночника
- Плазмолифтинг суставов
- Плазмолифтинг коленного сустава
- Плазмолифтинг: сколько нужно процедур
- Рекомендации перед процедурой плазмолифтинга
- Плазмолифтинг при артрозе
- Плазмолифтинг при коксартрозе
- Плазмолифтинг при артрите
- Плазмолифтинг при остеохондрозе
- Плазмолифтинг сколько стоит 1 процедура
- Плазмолифтинг подготовка к процедуре
- Плазмолифтинг тазобедренного сустава
- Плазмотерапия для лечения суставов
Еще статьи →
Принцип метода
Метод PRP в лечении коленных суставов основан на усилении регенерации внутрисуставных тканей. Благодаря богатой тромбоцитами плазме быстрее восстанавливаются хрящи, мениски, связки и другие ткани.
Ещё в древности врачи обратили внимание на тот факт, что травматические повреждения, сопровождающиеся формированием гематомы, заживают значительно быстрее. Причины этого были установлены лишь в последние десятилетия. Выяснилось, что тромбоциты выделяют ряд веществ, ускоряющих регенерацию. Это факторы роста:
- эпидермальный;
- роста эпителия;
- эндотелия;
- фибробластов;
- инсулиноподобный;
- трансформирующий.
Эти вещества имеют полипептидную (белковую) структуру. Они имеют различное назначение. Но все перечисленные соединения принимают участие в регенерации тканей. Они стимулируют митотическую активность клеток, ускоряют их рост и деление.
PRP терапия коленного сустава дает возможность значительно увеличить интенсивность репаративных процессов как мягких, так и костных тканей. В медицине богатая тромбоцитами плазма применяется всё чаще. Она используется при любых травмах: повреждениях мягких тканей, разрывах мышц и связок, переломах костей. Все виды тканей регенерируют быстрее в случае присутствия достаточного количества тромбоцитов.
Почему обращаются к нам?
- Без очередей
Не надо ждать мы работаем по предварительной записи
- Все за один день
Прием врача, диагностика и лечение в день обращения
- Снимем боль
Купируем боль всего за 1-2 визита к нам
- Гарантируем
Профессиональный подход доступные цены и качество
- Приём врача 0 руб!
Если стоимость лечения более 30000 рублей
- Три варианта лечения
Подберем несколько методик, предложим оптимальное лечение
Что это?
PRP – это плазма крови, богатая тромбоцитами. В процессе лечения используется собственная плазма пациента. Её готовят из аутологичной крови непосредственно перед введением в колено.
Тромбоцитами называют форменные элементы крови, выполняющие функцию формирования кровяного сгустка. Путем склеивания они изначально формируют «пробку» в поврежденных сосудах. Это происходит сразу после травмы. Затем тромбоциты предоставляют свою поверхность для формирования основных реакций плазменной коагуляции крови.
Не так давно была установлена ещё одна важнейшая функция тромбоцитов. Оказалось, что они выделяют большое количество факторов роста и принимают участие в регенераторных процессах.
В норме концентрация в крови тромбоцитов составляет от 180 до 360 тысяч клеток в мкл. Даже такого количества достаточно, чтобы несколько ускорить регенераторные процессы. Но они протекают быстрее и интенсивнее, если тромбоцитов в сустав вводится много. Поэтому плазму предварительно готовят. Из неё убирают другие форменные элементы крови. Концентрация тромбоцитов увеличивается в 5 и больше раз.
Установлено, что максимальный регенераторный потенциал тканей достигается при воздействии на них плазмой, содержащей от 1 миллиона тромбоцитов в 1 мкл. Дальнейшее повышение не дает существенных преимуществ. Если же количество тромбоцитов превышает 1,8 млн, могут быть усилены воспалительные реакции. Поэтому слишком большая концентрация этих клеток не рекомендована к применению для внутрисуставного введения.
Какие противопоказания?
В методике применяется собственная плазма человека, что дает высокую безопасность метода – исключаются аллергические реакции, заражение гепатитом, ВИЧ и другими инфекциями. Кроме того, отсутствуют побочные эффекты, которые могут развиться при применении лекарственных препаратов. Тем не менее, противопоказания к лечению есть:
- Местные инфекции кожи в зоне инъекций
- Острые инфекционные заболевания
- Беременность
- Нарушения свертываемости (относительное противопоказание)
Стоимость
С одной стороны, себестоимость процедуры является невысокой, поскольку единственное, что нужно — это центрифуга, аппарат УЗИ, и недорогой инструментарий. «Узкое место» — это наличие врача, который умеет быстро и безошибочно выполнять укол в область межпозвонкового диска. Также это довольно модная и востребованная методика, и цена может быть достаточно высокой.
В среднем, стоимость одного сеанса в Москве начинается от 4000 рублей, и вполне может достигать верхней отметки в 9000 руб. При этом высокая стоимость вовсе не гарантирует, что будут соблюдаться все правила приготовления плазмы и подготовки пациента. Обычно цена зависит от конкуренции, потока пациентов в клинику, сервиса, аренды или собственности помещений, месторасположения клиники.
В крупных городах России цены ниже, но не всегда:
- Саратов, в АртроМедЦентре: 2350 рублей за сеанс;
- Волгоград, : сеанс плазмотерапии – 2500 рублей;
- Краснодар, цены в клинике «Еввро LPS»: 4000 рублей за сеанс.
Как делают?
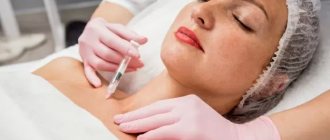
У пациента берут кровь из локтевой вены. Затем он ожидает проведения внутрисуставной инъекции в течение 20 минут. За это время готовится препарат. Используется центрифугирование. Оно может быть одно- или двухэтапным. В первом случае удается лучше сохранить целостность тромбоцитов, во втором получается их более высокая концентрация.
После приготовления PRP выполняется внутрисуставное введение полученной плазмы. Место инъекции обезболивается анестетиком. Поэтому пациент не ощущает значительной боли во время процедуры. По переносимости её можно сравнить с внутримышечной инъекцией – неприятно, но вполне терпимо.
Некоторые пациенты ощущают чувство распирания внутри сустава. Особенно в случаях, когда вводится большой объем плазмы. После инъекции врач просит пациента выполнить сгибательные и разгибательные движения в коленном суставе, чтобы плазма лучше распространилась в суставной полости. Через 10 минут пациент уходит домой. Госпитализация и дополнительное наблюдение ему не требуется.
Плазма может использоваться курсами различной продолжительности. Чаще всего PRP вводят 1 раз в неделю. Всего требуется от 3 до 7 инъекций. Схема лечения подбирается индивидуально. Врач формирует её, исходя из клинической ситуации и целей применения обогащенной тромбоцитами плазмы.
Показания
Среди заболеваний коленного суставапоказаниями к использованию PRP считаются следующие заболевания и состояния:
Артроз коленного сустава или гонартроз. Дегенеративно-дистрофическое заболевание, связанное с постепенной деградацией суставных хрящей. Применение PRP на 1-2 стадиях позволяет улучшить регенераторные процессы в хрящевой ткани. Благодаря такому эффекту достигается существенное замедление развития патологического процесса. При помощи PRP врачам удается устранить многие симптомы артроза, отсрочить необходимость в эндопротезировании колена, а то и отказаться от операции полностью, если применяется эффективная схема консервативной терапии, в которой PRP является одним из элементов.
Травмы. Колено часто травмируют спортсмены. Чаще всего это разрывы связок, повреждение менисков. Встречаются внутрисуставные переломы. Если врач приходит к выводу, что консервативного лечения достаточно, он может использовать PRP для ускорения заживления повреждений. В противном случае они могут восстанавливаться очень долго. Этот процесс занимает недели, а то и месяцы.
Операции. После проведенных артроскопических хирургических вмешательств на колене следует реабилитационный период. Он продолжается до тех пор, пока восстановятся все повреждения тканей. Для ускорения этого процесса может использоваться PRP.
Дефекты суставной поверхности. PRP применяется при дефиците хрящей суставных поверхностей любого происхождения. Причиной могут быть травмы, артроз, воспалительные заболевания колена, метаболические патологии, псориаз, системные поражения соединительной ткани и другие болезни. При небольшом дефекте возможно усиление регенераторных процессов PRP. При значительной площади истончения хряща показано хирургическое лечение.
После операции
PRP-терапия колена используется после хирургических операций на связках и менисках. Есть немало исследований, демонстрирующих эффективность этой процедуры для ускорения восстановления внутрисуставных структур.
Одной из частых областей применения остается разрыв передней крестообразной связки колена. Она сама не может полностью восстановиться при полном разрыве. Поэтому для нормализации её сращивания (лигаментизации) применяют хирургическое лечение. Используются свободные аутотрансплантаты.
Есть разные их виды. Применяются STG (собственные сухожилия) и ВТВ-трансплантаты («кость-сухожилие-кость»). И в первом, и во втором случае введение PRP в колено позволяет достичь значительных положительных результатов лечения.
В первую очередь PRP проводится для ускорения реабилитационного периода. Исследования показывают, что при использовании STG-трансплантатов срок лигаментизации составляет в среднем 369 дней (около 1 года), в то время как использование PRP сокращает этот срок до 177 дней (6 месяцев). То есть, сроки уменьшаются в 2 раза.
Ещё более значительных результатов удается добиться при использовании PRP-терапии колена после применения ВТВ-трансплантата для восстановления передней крестообразной связки. Средние сроки лигаментизации составляют около 1 года. При использовании PRP его удалось сократить до 3,5 месяцев.
Исследования демонстрируют, что лигаментизация после операции проходит значительно лучше у больных, получающих PRP-терапию, чем в группе контроля. Правда, результаты лучше лишь спустя 4-6 месяцев после хирургического вмешательства. Проведенное обследование пациентов через 1 год показывает, что конечные результаты одинаковые.
Тем не менее, PRP-терапия позволяет значительно сократить сроки восстановления пациентов после операции. Это особенно важно для профессиональных спортсменов, которые желают как можно скорее вернуться в тренировочный процесс.
Эффективность при артрозе
Когда ждать результата, зависит от целей применения PRP и показаний к лечению. В любом случае он не развивается мгновенно. PRP – не обезболивающий препарат. Обогащенная тромбоцитами плазма лишь усиливают регенерацию тканей, а процесс этот занимает достаточно много времени.
При артрозе коленного сустава максимальный эффект развивается спустя 3-6 месяцев после начала лечения. Лишь отдельные пациенты отмечают уменьшение болевого синдрома после первой инъекции. У остальных первые результаты достигаются в течение месяца от начала терапии.
В сравнительных исследованиях PRP показывает гораздо лучшие результаты, чем внутрисуставное введение глюкокортикоидов. Эти различия особенно заметны при гонартрозе 3 степени. Болевой синдром у пациентов при этом методе лечения менее выражен. К тому же, PRP более благоприятно влияет на хрящ – плазма стимулирует его регенерацию, в то время как глюкокортикоиды напротив, оказывают хондротоксичный эффект.
По данным E.Kon 80% людей остались удовлетворены итогами проведенного лечения после серии инъекций богатой тромбоцитами плазмы при остеохондрозе. Результаты оценивались через 5 недель. Другое исследование показалось, что результаты лечения оценили как положительные 67,3% пациентов через полгода после проведения PRP-терапии при артрозе коленного сустава. В группе контроля этот показатель был всего 4,3%.
Ещё в одном исследовании было подсчитано среднее количество времени, которое проходит с момента выполнения первой инъекции до получения терапевтического результата. Таковым пациенты считали уменьшение клинических симптомов. Этот период составил 17,63 суток.
Следует заметить, что PRP оказывает два основных эффекта: противовоспалительный и репаративный. При опросе пациентов учитывается только кратковременный симптоматический эффект. Он быстрее развивается после введения обогащенной тромбоцитами плазмы, но быстрее и уходит после завершения курса терапии. Первые результаты лечения обусловлены гиперплазией синовиальной оболочки и модуляцией уровня цитокинов в суставной полости.
В то же время основной эффект PRP – это хондрогенез. Но этот процесс происходит слишком медленно. Пациенты не могут его ощутить. Только сравнивания симптоматику и рентгенологические показатели основной и контрольной группы исследователям удается получить данные об эффективности PRP-терапии коленного сустава спустя несколько месяцев после проведения курса лечения.
Преимущества и недостатки, осложнения
Преимущества говорят о значительной безопасности этого метода лечения для пациентов. Это полная совместимость вводимого вещества и пациента, поскольку, все, что вводится человеку, забрано у него самого. Соответственно, нет риска заразить пациента ВИЧ-инфекцией или вирусными гепатитами через кровь. Сеанс плазмолифтинга обладает пролонгированным влиянием, и не требует ежедневных повторов.
Собственные компоненты крови, в отличие от нестероидных противовоспалительных средств, не вредят слизистой желудочно-кишечного тракта. Наконец, нет никакой аллергии, и нет вредного системного действия.
Несмотря на все плюсы, метод является инвазивным, иглу необходимо подвести как можно ближе к пораженному межпозвонковому диску. По сути дела, если чуть-чуть изменить действующий фактор, и не вводить тромбоциты, а использовать лазерный светодиод, то мы уже получаем современное малоинвазивное нейрохирургическое вмешательство.
Существует определенная опасность инфицирования медицинского персонала, хотя пациента этот недостаток обычно не волнует. В том случае, если у пациента есть патология крови, тромбоцитопения и тромбоцитопатия, геморрагический синдром, — то этот метод применять нельзя.
Нет оптимальных данных по концентрации тромбоцитов, современные рандомизированные исследования пока не смогли показать точную корреляцию между клиническими эффектами и концентрацией тромбоцитов. Также существуют сложности приготовления плазмы, при которых в готовый материал для инъекций могут попадать эритроциты. Они равнозначны кровоизлиянию в полость сустава, вызывают индукцию воспаления и усиление боли. Также требуется соблюдение параметров двухэтапного центрифугирования, и выдерживание временных и скоростных режимов. Если уменьшать время и скорость при центрифугировании, то в надосадочном слое, который собирается для второго этапа, будет много лейкоцитов и эритроцитов, что ухудшит результат.
Наиболее частым осложнением можно считать возникновение болевого синдрома, когда пациенту вводится активированная плазма, а в ней находится большое количество высвобожденных тромбоцитарных факторов роста. Боль в пораженном позвонке может длиться до нескольких дней. Помогает снять боль лечебно-охранительный режим, ношение корсета. Применяются компрессы, отвлекающие и охлаждающие мази, и короткий прием нестероидных противовоспалительных средств.
Также, к сожалению, нельзя исключить местный абсцесс мягких тканей, инфильтрат, связанные с нарушением процедуры введения материала. Также может быть возникновение гематомы, которые, впрочем, быстро рассасываются и недолго беспокоят пациента.