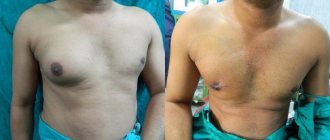
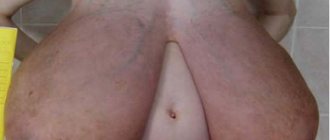
Преждевременное развитие молочных желез у девочек. Вопросы патогенеза, диагностики и лечения
Молочные железы относятся к органам–мишеням для действия различных пептидных и стероидных гормонов, поэтому чутко реагируют на любое нарушение гормональных соотношений изменением объема и структуры [4,5,14,]. Предполагают, что чувствительность молочных желез к гормональным влияниям появляется у всех млекопитающих с рождением [13], несмотря на то, что эстрогеновые рецепторы у особей обоего пола появляются в эпителии ткани молочной железы, начиная с третьего триместра беременности, а прогестероновые рецепторы – со 2–3 месяца после рождения [12]. С момента рождения молочная железа представляет собой матрикс, состоящий из фрагментов железисто–протокового комплекса, погруженного в зачаток стромально–жирового комплекса. При рождении система протоков сливается в общий синус, открывающийся на коже воронкообразным углублением. Пролиферация клеток мезенхимы, окружающей синус, приводит к образованию втянутого соска, а клеток кожного эпителия – ареолы. Исследования аутопсийного материала ткани молочных желез новорожденных показали большое разнообразие степени развития протоковой системы, варьирующее от простых слепо заканчивающихся структур до хорошо развитых ветвей с ацинусами. Отмеченные варианты строения соответствуют особенностям рецепторного взаимодействия эпителиальных клеток протоков с эстрогенами и эпидермальным фактором роста, а альвеолярного эпителия долек с пролактином и прогестероном материнского организма. В молочных железах с ацинусами и ветвящимися протоками, происходит развитие специализированной внутри– и междольковой стромы [2,9,18]. У 80–90% новорожденных девочек и ряда мальчиков молочные железы увеличиваются в размерах до Ма2–3 к 3–10–м суткам жизни, а из сосков начинает отделяться молозево вследствие бурной неонатальной секреции гипофизарных гормонов в период полового криза (ПРЛ, ТТГ, ГР, АКТГ) вне зависимости от структурных особенностей развития протоково–альвеолярного комплеса [15, 17,18,25]. По мере того, как уровень гипофизарных гормонов возвращается к значениям тонической (базальной) их секреции, молочные железы у новорожденных постепенно уменьшаются в размерах до Ма1 по Таннеру. При пальпации тело молочной железы не превышает 1 см в диаметре и полностью скрывается под не выпуклым, а иногда втянутым околососковым кружком. На эхограммах молочные железы у новорожденных детей представлены образованиями продолговатой формы средней эхогенности без дифференциации отдельных структурных элементов, размеры которых в среднем составляют в длину 15 мм, в передне–заднем направлении 6 мм и в ширину 14 мм. При этом отчетливо видны поверхностные и глубокие листки поверхностной фасции, которые как бы «охватывают» молочную железу [3,8]. В большинстве случаев в течение 2–3 недель происходит спонтанное уменьшение молочных желез до их исходных размеров. У 1,5–2% младенцев увеличение молочных желез сохраняется до 3–6, а в ряде случаев до 8–10 месяцев жизни. У детей в возрасте 1–2 лет в молочных железах остаются только короткие мелкокалиберные протоковые структуры, оплетенные плотной стромой фибробластов. Аналогичная структура молочных желез сохраняется у детей обоих полов до периода полового созревания. Возобновление роста и развития молочных желез у девочек приходится на возраст 8–9 лет, поэтому до 8 лет ткань молочной железы за соском не пальпируется, отделяемое из сосков отсутствует. При преждевременном телархе отмечается увеличение объема молочных желез, как правило, не превышающее 2 стадии развития (Ма2) по Таннеру. Для развития молочных желез у девочек с ПТ характерно более быстрое увеличение объема левой молочной железы. Молочная железа на этой стадии развития представлена в основном клетками жировой ткани, пронизанной тонкой сетью стромальных элементов и большим количеством микрососудов и окружающих их нейронов. Именно поэтому усиление васкуляризации и отека, сопровождающее пролиферацию протоков, стромального и жирового комплекса, вызывает у девочек чувство распирания и боли (масталгия или мастодиния) в молочных железах. При ПТ у девочек, как правило, отсутствует развитие сосков, не появляется половое оволосение и признаки эстрогенизации наружных и внутренних половых органов [19,22]. ПТ у девочек в возрасте до 8 лет может возникнуть на фоне персистирующих фолликулярных кист, гранулезоклеточных опухолей яичников, врожденного и/или нелеченного гипотиреоза (синдром Ван Вика–Громбаха), герминогенных опухолей, продуцирующих эстрогены, ХГ и гонадотропины, а также при экзогенном введении эстрогенов и эстрогеноподобных соединений в виде лекарственных форм или с пищевыми продуктами [2,6,7,17,23,24]. ПТ возникает при синдроме Мак Кьюна–Олбрайта–Брайцева (МОБ), когда преждевременное половое созревание обусловлено неуправляемой активацией синтеза эстрогенов в результате врожденной мутации гена рецепторного белка (GSa–протеина) [11, 20]. В анамнезе девочек с ПТ, как правило, нет данных о грубой патологии антенатального и постнатального периодов жизни. Физическое развитие соответствует возрасту. Опережение созревания костной системы не превышает 1,5–2 года и в дальнейшем не прогрессирует. В ряде случаев у девочек с ПТ имеются эпизодические всплески секреции ФСГ и эстрадиола на фоне допубертатного уровня ЛГ. Нестабильность гонадотропной регуляции может привести к прогрессированию полового развития у 10% пациентов [2,6,19,22]. У девочек с изолированным ПТ в 60–70% случаев в яичниках встречаются фолликулы, иногда достигающие размеров 0,5–1,5 см в диаметре. В гормональном статусе детей отклонения от нормативных для возраста показателей ЛГ, ФСГ чаще всего отсутствуют. На пробе с ГнРГ у девочек с преждевременным телархе характерно повышение уровня ответа ФСГ по сравнению со здоровыми сверстницами [6,10]. Ответ ЛГ носит допубертатный характер. Преждевременное телархе не сопровождается ускорением физического развития, костный возраст, как правило, соответствует паспортному возрасту. У девочек с ПТ возможен спонтанный регресс молочных желез в течение 1 года от момента их увеличения и дальнейшее половое развитие в соответствии с возрастными нормативами. Согласно данным Ю.А. Гуркина, из 106 девочек с изолированным ПТ в ходе дальнейшего наблюдения у 71–й отмечен переход в нормальное половое созревание, у 22 – фиброзно–кистозная болезнь, у 11 – полная форма преждевременного полового созревания и у 2 девочек – задержка полового созревания [1]. В современных международных рекомендациях отсутствуют доказательные данные, подтверждающие целесообразность медикаментозного лечения при идиопатическом преждевременном телархе. Предлагается ежегодное наблюдение и временное воздержание от прививок у девочек с преждевременным телархе, учитывая возможность увеличения молочных желез после их выполнения [16,21,24,26,27]. Однако у многих девочек увеличение объема сопровождается болевыми ощущениями в молочных железах, вызывающими нарушение сна, повышенную возбудимость и развитие психопатических реакций. На сегодняшний день в медицине все четче просматривается тенденция, заключающаяся в стремлении к разработке новых, более натуральных лекарственных средств, имеющих не меньшую эффективность в сочетании с гораздо большей безопасностью их применения. У девочек–подростков и у женщин репродуктивного периода при масталгии широко применяются фитопрепараты, содержащие компоненты экстрактов витекса священного (Vitex agnus castus). Согласно данным фармакологических и медицинских исследований плоды витекса священного обладают уникальной способностью взаимодействовать с Д2–допаминовыми рецепторами. Допаминэргический эффект компонентов, имеющих химическую структуру дитерпенов, заключается в дозозависимом торможении образования цАМФ лактотрофами передней доли гипофиза и благодаря этому в ингибировании синтеза пролактина. Пролактин совместно с эстрогенами и прогестероном контролирует весь процесс маммогенеза и формирование внутриорганных структур. Кроме того, фитопрепарат на основе Vitex agnus castus нормализует соотношение гонадотропных гормонов, в первую очередь уменьшает секрецию ФСГ. Благодаря комплексному влиянию на гипоталамо–гипофизарную систему, Vitex agnus castus способствует устранению гормонального дисбаланса, сужению протоков, снижению активности пролиферативных процессов, уменьшению образования соединительнотканого компонента. В настоящее время в России имеется целый ряд фитопрепаратов, содержащих Vitex agnus castus. В их ряду заслуженное место занимает ЦиклодинонO и МастодинонO (Бионорика АГ). Фармацевтическая является лидером в области исследований и производства растительных препаратов на основе витекса священного в Германии. ЦиклодинонO – монопрепарат, содержащий только Vitex agnus castus, МастодинонO – комплексный фитопрепарат, в состав которого, помимо витекса священного, входят в гомеопатических разведениях экстракты фиалки альпийской, касатика разноцветного, стеблелиста василистниковидного, лилии тигровой, а также чилибуха игнация. МастодинонO и ЦиклодинонO являются удачным достижением современной фитоинженерии – фитониринга, сочетающего в себе принципы фитотерапии с современными научными разработками. Именно поэтому фитопрепараты столь же эффективны, как и синтетические, но не имеют побочных эффектов. Оба указанных фитопрепарата в значительной мере уменьшают кровенаполнение и, следовательно, отек молочных желез, способствуют снижению болевого синдрома, обратному развитию дегенеративных изменений тканей молочных желез. При приеме препаратов пациентки отмечают улучшение самочувствия, эмоционального состояния и исчезновение дискомфорта [1,7]. Проблема масталгии у девочек с ПТ не менее актуальна, однако лечебные мероприятия не предусмотрены. По просьбе и с осознанного согласия родителей у 20 маленьких девочек для устранения дискомфорта при ПТ был применен фитопрепарат ЦиклодинонO, содержащий плоды витекса священного, иначе называемого прутняком обыкновенным (Agni casti fructus), в каплях для перорального использования. В 100 граммах раствора содержится 0,192–0,288 г сухого экстракта плодов агнуса кастуса, соответствующего 2,4 г лекарственного растительного сырья. При обследовании девочек применен детальный анализ анамнестических данных, проведено гормональное обследование с определением уровня ЛГ, ФСГ, ПРЛ, ТТГ, тироксина свободного, эстрадиола, прогестерона, тестостерона, 17–ОП, ДГЭА–С, в том числе в условиях стимуляционных гормональных проб, УЗИ органов малого таза, щитовидной и молочных желез, по показаниям УЗИ внутренних органов, МРТ головного мозга с контрастированием. Всем девочкам проведена ЭЭГ и определен костный возраст. Критериями включения в исследование явился возраст девочки до 8 лет, отсутствие эндокринной (сахарный диабет, заболевания щитовидной железы, ВДКГ) и суб– и декомпенсированной экстрагенитальной патологии. Критериями исключения – возраст 8 лет и старше, отказ от приема препарата, наличие побочных реакций, пороки развития, кисты и опухоли молочной железы. Возраст девочек колебался от 2,5 до 6 лет. Клинико–анамнестические данные свидетельствовали об отсутствии наследственной отягощенности, патологии половых и эндокринных органов, как причины ПТ. В то же время комплексное обследование ЦНС (ЭЭГ, РЭГ и МРТ головного мозга) выявило у большинства пациенток (92%) изменения ЦНС функционального характера. У 12 девочек обнаружены психо–неврологические отклонения в виде повышенной нервной возбудимости, гипертонуса и нейроциркуляторной дистонии. Органических заболеваний и опухолей головного мозга выявлено не было. Данные антропометрии, эхографии матки, яичников и щитовидной железы свидетельствовали о соответствии их размеров и структуры возрасту. Биологический возраст по данным рентгенографии кистей рук (костный возраст) у всех обследованных девочек соответствовал календарному. Визуально молочные железы были развиты без выраженной асимметрии и представляли собой конус без возвышения соска и его пигментации (стадия Ма2 по Таннеру), отделяемого из сосков не было. Пальпаторно отмечалось выраженное нагрубание обеих молочных желез. Более плотная ткань определялась непосредственно за ареолой в виде усеченного конуса. При эхографии молочных желез обнаружены образования продолговатой формы средней эхогенности без дифференциации отдельных структурных элементов. Толщина ткани молочной железы колебалась от 3–4 до 5–7 мм. Гормональное обследование позволило выявить превышение возрастного уровня ФСГ и ПРЛ при нормативе уровня остальных пептидных и стероидных гормонов. Уровень ПРЛ колебался от 477,8 до 728 мМЕ/л. Концентрация эстрадиола и тестостерона были ниже референсных показателей возрастных нормативов. Полученные данные позволили обосновать назначение Циклодинона обследованным девочкам с ПТ. Нами была подобрана следующая дозировка препарата: дети в возрасте до 3 лет принимали по 5 капель на 15 мл воды, дети в возрасте до 7 лет – по 10 капель в сутки в течение 3 месяцев. При визите в конце 3–го месяца лечения у 15 девочек отмечено уменьшение молочных желез до положенной по возрасту степени (Ма1 по Таннеру) и отсутствие болезненности – у всех 20 девочек. У 5 девочек размеры молочных желез уменьшились, но полного регресса не наблюдалось. Как оказалось, эти девочки на фоне лечения перенесли ОРВИ с гипертермией в течение 4–5 дней. Гормональное обследование свидетельствовало о нормализации гонадотропной стимуляции при сохранении остальных гормональных параметров в исходных значениях. Данные эхографии половых органов свидетельствовали об отсутствии отклонений размеров матки и яичников от возрастных нормативов. Молочные железы на эхограммах определялись слабо выраженным пластом ткани за ареолой, по структуре соответствующим стромально–жировому компоненту. У 15 девочек с регрессированными молочными железами толщина стромально–железистого пласта составила 1,5–3 мм, у остальных 5 юных пациенток – 4–5 мм. Признаков патологических образований в молочных железах выявлено не было, что позволило продолжить прием Циклодинона еще на 3 месяца в той же дозе с положительным эффектом. На фоне применения Циклодинона вкусового дискомфорта, нежелательных и побочных реакций от приема спиртосодержащего раствора Циклодинона не отмечено ни в одном случае. Таким образом, использование Циклодинона в каплях у девочек с преждевременным телархе свидетельствует о хорошей переносимости, отсутствии побочных реакций и выраженном лечебном эффекте плодов витекса священного для устранения преждевременного роста и болезненности молочных желез. Литература 1. Гуркин Ю.А. Современный взгляд на лечение девочек и девушек, страдающих патологией молочных желез Научно–практический журнал Медицинская кафедра.– 3(7) .–т. 03, С. 90–97. 2. Дедов И.И., Семичева Т.В., Петеркова В.А. Половое развитие детей: норма и патология. – М., «Колор Ит Студио»–2002, С. 1–232. 3. Заболотская Н.В., Заболотский В.С. Ультразвуковая маммография (учебный атлас). – М.: 2005. 4. Ильин А.Б., Бескровный С.В. Молочная железа орган репродуктивной системы женщины// Журнал акушерства и женских болезней.–2000.–т. XLIX,вып.2 –C.51–53. 5. Йен С.С.К., Джаффе Р.Б. Внутренние половые органы: действие стероидных гормонов на органы–мишени. Репродуктивная эндокринология. Том 2: перевод с англ. М.: Медицина. – 1998. –С. 298–301. 6. Клинические рекомендации. Акушерство и гинекология. Выпуск 2 под ред. В.И.Кулакова. М.:2008.– 560 С. 7. Левенець С.О., Верхошанова О.Г., Перевозчиков В.В. Рівень пролактину та його корекція у дівчат із передчасним телархе// Здоровье женщины.– 2007.–1 (29).–С 134–139. 8. Озерова О.Е. Нормальные эхографические особенности структуры молочных желез в различные возрастные периоды, при беременности и лактации// ж. SonoAce–International.– N9.– 2001.–С.50–57. 9. Озерова О.Е. Особенности возрастной эхографической анатомии молочной железы (клиническая лекция) // Проблемы репродукции № 5 –2005 С.86–91. 10. Стандартные принципы обследования и лечения детей и подростков с гинекологическими заболеваниями и нарушениями полового развития. Под редакцией Уваровой Е.В. «Триада –Х», М. 2004., С.135. 11. Bareille P., Azcona C., Stanhope R: Multiple neonatal endocrinopathies in MCCune–Albright syndrome/ J Pediatr Child Health 1999;35: 315–318. 12. Beatrice A. Howard and Barry A.Custerson. Human breast development.//J. of Mammary Gland Biology and Neoplasia.–2000.–Vol.5, №2P.119–137. 118 13. Cardiff R.D. and Wellings S.R. The comparative patology of human and mouse mammary glands.// J.Mammary Gland Biol. Neoplasia.–1999.–Vol. 4–P.105–122. 123. 14. Gruber C. J., Walter Tschugguel M.D., Schneeberger C., Ph.D., and Johannes C. Huber, M.D., Ph.D. Production and Action of Estrogens.//New England Journal of Medicine.–2002. Vol 346 № 5– Р.340–352. 145 15. Hiba J., Pozo E.D., Genazzani A.,Pustella E., Lancranjan I., Sidiropoulus D., and Gunti J. Hormonal mechanism of milk secretion in the newborn.//J. Clin. Endocrinol. Metab.–1977.–Vol.44–P.973–976. 147 16. Kaplowitz PB, Oberfield SE: Reexamination of the age limit for defining when puberty is precocious in girls in the United States: implications for evaluation and treatment. Drug and Therapeutics and Executive Committees of the Lawson Wilkins Pediatric Endocrine Society. Pediatrics 1999, 104(4 Pt 1): 936–41 16. Kelly P.A., Bachelot A., Kedzia C., Hennighausen L., Ormandy С.J., Kopchick J.J., and Binart N. The role of prolactin and growth hormone in mammary gland development.// Mol. Cell. Endocrinol.–2002.–Vol.197–P.127–131. 17. Laurence D.J., Monaghan P., and Gusterson B.A. The development of the normal human breast. //Oxf. Reu.Reprod.Biol.–1991.–Vol.13–P.149–174. вместо 200 18. Low LC, Wang Q: Gonadotropin independent precocious puberty. J Pediatr Endocrinol Metab 1998 Jul–Aug; 11(4): 497–507 19. Mastorakos G, Mitsiades NS, Doufas AG, Koutras DA: Hyperthyroidism in McCune–Albright syndrome with a review of thyroid abnormalities sixty years after the first report. Thyroid 1997 Jun; 7(3): 433–9. 20. Pediatric Endocrinology and Growth J.K.H.Wales et all.–2nd edition, 2003, p.41–85 21. Quigley CA, Pescovitz OH: Premature thelarche and precocious puberty. Curr Ther Endocrinol Metab 1997; 6: 7–13 22. Quigley CA, Pescovitz OH: Premature thelarche and precocious puberty. Curr Ther Endocrinol Metab 1997; 6: 7–13 23. R Stanhope, C.Traggiai. Precocious Puberty (Complete, Partial). Sultan C(ed): Pediatric and Adolescent Gynecology. Evidence–Based Clinical Practice. Endocr Dev. Basel, Karger, 2004, Vol.7. pp 57–65. 24. Russo J. and Russo I.H. Development of the human mammary gland. In Neville M.C. Daniel C.W. (ebs.) //The mammary gland: Development Regulation and Function, Plenum Press, New York.–1987.–P.67–93184 25. Shankar RR, Pescovitz OH. Precocious puberty. Adv Endocrinol Metab 1995;6:55–89. 26. Williams Textbook of Endocrinology P.Reed Larsen et all.– 10th edition, 2002, p.1170–1187.
Педиатры:
Авзалова Дарья Евгеньевна
Врач-педиатр, неонатолог
Стаж: 18 лет Отзывов: 7
Вызвать на дом
Барзенок Татьяна Арсеньевна
Заведующая педиатрическим отделением, врач-педиатр первой категории
Стаж: 28 лет Отзывов: 17
Записаться на прием Вызвать на дом
Белоусова Елена Сергеевна
Врач-педиатр, нефролог
Стаж: 18 лет Отзывов: 14
Записаться на прием Вызвать на дом
Быков Михаил Викторович
Врач-педиатр высшей категории, специалист УЗ-диагностики, кандидат медицинских наук
Стаж: 25 лет Отзывов: 3
Записаться на прием Вызвать на дом
Казакова Лилия Валентиновна
Врач-педиатр, неонатолог, руководитель службы консультантов по ГВ
Стаж: 28 лет Отзывов: 31
Записаться на прием Вызвать на дом
Седова Мария Сергеевна
Врач-педиатр, аллерголог-иммунолог
Стаж: 20 лет Отзывов: 30
Записаться на прием Вызвать на дом
Сергиенко Татьяна Яковлевна
Врач-педиатр, дежурный педиатр на горячей педиатрической линии
Стаж: 39 лет Отзывов: 21
Записаться на прием